Lithiase urinaire
La lithiase urinaire (du grec lithos, pierre) est une maladie caractérisée par la formation de calculs (du latin calculus, caillou), c’est-à-dire des accrétions cristallines qui se forment, à partir de minéraux dissous dans l'urine, dans les voies urinaires : cavités rénales (calices et bassinet), uretères et vessie.

| Spécialité | Urologie et néphrologie |
|---|
| CISP-2 | U95 |
|---|---|
| CIM-10 | N20.0 – N20.9 |
| CIM-9 | 592.0, 592.1, 592.9 |
| DiseasesDB | 11346 |
| MedlinePlus | 000458 |
| eMedicine | 437096 |
| MeSH | D052878 |
| Patient UK | Urinary-tract-stones-urolithiasis |
![]() Mise en garde médicale
Mise en garde médicale
La taille des calculs varie d'un grain de sable à celle d'une balle de golf. Les plus gros, dits « coralliformes », moulent l'intérieur du rein, ayant ainsi l'aspect de branches de corail. Les calculs sont généralement évacués par miction.
S'ils grandissent jusqu'à une taille relativement importante (de l'ordre de quelques millimètres), ils entraînent l'obstruction d'un uretère et la distension des cavités rénales par l'urine. Cela peut provoquer de violentes douleurs (dites « coliques néphrétiques »), siégeant en général au flanc et dans le bas abdomen.
Certains calculs sont idiopathiques, c'est-à-dire qu'on ne comprend pas encore les causes de leur apparition.
Le calcium relativement dense rend ces calculs radio-opaques et ils peuvent être détectés par radiographie de l'abdomen. L'échographie, le scanner et la radiographie numérisée sont les examens de diagnostic les plus précis pour la détection des calculs.
La lithiase urinaire est également connue sous le nom de urolithiase, lithiase rénale, néphrolithiase ou gravelle.



Fréquence et incidence
Passé
Des preuves archéologiques ont révélé que déjà en Mésopotamie, les hommes connaissaient les calculs rénaux et des manières de les traiter[1].
Toutefois, il n’existe pas de séries statistiques mettant en évidence une évolution de la fréquence en fonction de l’époque et la zone géographique. Malgré cela, certaines sources affirment qu’il y a eu une augmentation du nombre de calculs rénaux dans les pays industrialisés[1] - [2].
Présent
Dans les pays riches, l'incidence annuelle est aujourd’hui estimée à 5-10 % de la population en Europe et aux États-Unis[3], mais cette incidence est beaucoup plus élevée dans d'autres parties, chaudes, du monde[3] - [4] - [5].
L'incidence annuelle des nouveaux cas dans le monde industrialisé était au début des années 2000 généralement considérée comme 1 500 à 2 000 cas par million d'habitants et par an[6].
Seuls les Inuits et les habitants des littoraux japonais semblent épargnés ou presque, probablement en raison de leur consommation plus élevée de poissons gras et/ou algues[7].
La prévalence (nombre total de cas) varie selon les pays et leurs climats, mais aussi selon l'origine ethnique des populations. Les comportements et contraintes alimentaires peuvent aussi être en cause.
Le sexe a aussi une importance : Les calculs surviennent entre deux[8] et trois[9] fois plus souvent chez les hommes que chez les femmes. Cependant, la différence homme-femme s'estompe avec l'âge.
On estimait en 2006 aux États-Unis[10] qu'environ 10 % des gens produiront un calcul dans leur vie, et que 70 % d'entre eux auront des récidives (50 % en Europe selon H.-G. Tiselius[8]). Environ 80 % de ces calculs sont à base de calcium, et parmi ces derniers, 80 % environ sont constitués d'oxalate de calcium[10]. Selon d'autres sources[11], la probabilité d'être atteint durant une vie est estimée à 10-15 % en Europe et Amérique du Nord, mais atteint 25 % au Moyen-Orient. Il s'agit essentiellement d'une maladie récidivante avec près de 50 % de récidive à dix ans.
Prospective
Dans le futur, l’incidence de la lithiase urinaire pourrait augmenter à cause de différents facteurs :
- De fortes déshydratations liées à l'absorption périodique de grandes quantités d'alcool[12]
- Une augmentation de la température à cause du réchauffement climatique
Ainsi, l’American Urological Association craint aux États-Unis une remontée vers le nord de la « ceinture de calculs rénaux » actuellement située dans le sud des États-Unis[13].
Morbidité
L'affection peut être très douloureuse, mais le risque de décès est quasi nul si le calcul est traité. La mortalité peut cependant atteindre 66 % en cas de calcul coralliforme (forme très particulière de calcul extensif) non traité[14]. Certaines complications peuvent conduire à un engagement du pronostic vital. Cela peut être le cas pour une obstruction du canal urinaire par un calcul de forte taille. Cela n'est vrai qu'en cas d'absence d'évolution naturelle favorable (comme une fragmentation du calcul) et/ou de prise en charge médicale.
Les calculs rénaux sont souvent associés à des infections urinaires, ces infections étant très inconstantes en gravité et en composition. Ce qui les rend difficiles à traiter : les biofilms sont notamment imperméables à certains antibiotiques.
Et dans des cas plus rares, il y a la présence d’agents pathogènes à activité uréasique (qui dégrade l’urée) tels que :
- Pseudomonas
- Aspergillus fumigatus
- Corynebacterium
- Candidas albicans
- Klebsiella pneumoniae
- Staphylococcus aureus
- Staphylococcus epidermidis
- Providencia spp
- Serratia marcescens
- Haemophilus
- Corynebacterium
- Ureaplasma urealyticum
Le risque est alors de développer une pyélonéphrite conduisant, dans les cas les plus graves, à un choc septique[15]. Une opération sous antibiotique est alors nécessaire.
Des anomalies anatomiques sont parfois notées dans les cas les plus graves (1 cas sur 10)[16]:
Des protocoles médicaux existent pour caractériser l’infection en se basant sur les germes présents ou plus simplement sur les formes et couleurs et le lieu anatomique de survenance des premiers calculs[17].
Importance de l'alimentation
On imagine souvent — à tort[18] — que la consommation excessive de calcium aggrave le risque de développer des calculs, puisque le type le plus commun est composé d'oxalate de calcium. Les données épidémiologiques montrent au contraire qu'un régime pauvre en calcium augmente le risque de calcul et de récidive[10]. Les effets d’une supplémentation en calcium ne semblent pourtant pas avoir été étudiés de ce point de vue avant les années 2000.
On a aussi montré que le rythme nycthéméral a une importance : un supplément en carbonate de calcium pris au repas du soir réduit l'oxalurie (excrétion d'oxalates dans l'urine), alors qu'au coucher, il augmente la calciurie, mais sans effet sur l'oxalurie[10]. La forme de calcium à préférer pour les personnes à risque de formation de calculs semble être le citrate de calcium, qui contribue le plus à augmenter l'excrétion de citrate urinaire[10].
- Les aliments riches en acide oxalique, sources d'oxalates, augmentent le niveau d'oxalate urinaire uniquement chez les patients produisant une lithiase oxalique due à une insuffisance iléale compliquée par une résorption augmentée des oxalates alimentaires. Dans ce cas, on recommande de réduire les aliments riches en acide oxalique[19], qui sont donc des facteurs de risque (certains plus que d'autres). Leur impact peut être atténué s'ils sont associés à des aliments sources de calcium (qui diminuent l'absorption d'oxalate)[10].
- La vitamine C peut, dans l'organisme, se convertir en oxalate, augmenter l'oxalurie et être associée à un risque accru de formation de la pierre. La supplémentation en vitamine C devrait ne pas dépasser 1 000 mg par jour[10].
- La vitamine B6 (ou pyridoxine) limite parfois les calculs[20].
- Le sodium excrété est directement lié au calcium excrété. Réduire le sodium alimentaire réduit la calciurie, mais on n'a pas étudié les effets de telles réductions sur le risque de calculs. En revanche, une réduction de sodium et d'oxalate semble avoir des effets[10].
- La digestion de la viande (protéines animales) a des effets négatifs sur la chimie urinaire, en diminuant l'excrétion de citrate de calcium et augmentant celle d'acide urique. L'épidémiologie montre que les mangeurs de viande ont plus de risque de faire des calculs[18]. Certains « régimes » à faible teneur en glucides et riches en protéines animales sont facteurs de risque pour les patients ayant déjà des calculs. Les calculs récurrents devraient encourager un apport en protéines inférieur à 80 g par jour[10]. Un régime pauvre en protéines animales, en sel (source de sodium) et en oxalate a des effets favorables mesurés[21].
- Les Inuits du Groenland ne développent presque jamais de calculs, alors qu'ils consomment beaucoup de viande. C'est l'huile de poisson qui semble les protéger. Une alimentation riche en huile de poisson ou en poisson frais (en limitant les espèces du haut de la chaîne alimentaire, qui ont accumulé du méthylmercure) ou une supplémentation en acide eicosapentaénoïque conduit à réduire la calciurie (mais n'avait en 2006 pas encore fait l'objet d'essais randomisés contrôlés[10]).
- Le diabète est aussi facteur de risque ; la résistance à l'insuline peut diminuer l'excrétion urinaire de citrate et accroître celle de calcium[10].
- L'obésité, ou l'élévation de l'indice de masse corporelle au-dessus de la normale sont associés à une élévation de l'excrétion de l'oxalate urinaire[10].
- Un pH urinaire bas, par exemple lié à des agents acidifiants (aliments, médicaments) est associé à un risque accru[10] de calculs d'acide urique, plus fréquent chez des patients ayant un taux d'acide urique élevé dans le sang.
- La consommation d'acide gras polyinsaturé est un facteur de réduction du risque fort[22].
- La malnutrition est une des causes principales de la lithiase urinaire dans les pays sous développés[22].
Facteurs de risques
La nutrition reste le facteur de risque le plus important de survenance des calculs[22].
L'augmentation des taux de composés peu solubles dans une urine « concentrée » est également un facteur de risque. Cela explique la plus grande fréquence de la maladie en cas de déshydratation. Cela peut être dû à une canicule, un séjour en pays chaud, à un épisode fiévreux ou à d'autres raisons. Les hypercalcémies (taux élevé de calcium dans le sang) étaient réputées pour favoriser les calculs calciques. Cependant le mécanisme de production des calculs est polyfactoriel (plusieurs causes intriquées) et souvent complexe, associant souvent des facteurs d'origine génétique, des facteurs alimentaires et des anomalies métaboliques acquises[17].
Les fréquentes infections urinaires sont également un facteur de risque élevé pour la récidive des épisodes d’infection, car la présence de cystine favorise la formation de calcul (cf mécanisme cellulaire).
Composition des calculs
La composition des calculs évolue en fonction de l'avancée de la maladie[23].
Moyenne lors du premier événement:
- Urate d’ammonium : (74,4 %)
- Calcium-Oxalate monohydraté : CaOx (39,5 %)
- Acide urique : (11,46 %)
- Phosphate de Calcium apatitique CaP : (9,25 %)
Et lorsque le calcul est infecté :
Lors des événements suivants le nombre de calculs augmente en moyenne de 7 %, l’acide urique augmente de 3,8 % et la struvite diminue de 13,1 %.
Types
La nature de ces calculs est très variable et reflète les mécanismes à l'œuvre dans leur formation[24]. Selon la classification de Daudon, on distingue 7 grands types de calculs définis selon leur composition cristalline. Ces différents types ne sont pas exclusifs l'un de l'autre au sein d'un même calcul : en effet, si certains calculs ne sont constitués que d'un seul type et sont donc dits "purs", la plupart sont un mélange de plusieurs types et sont donc dits "mixtes". Ces 7 types sont les suivants :
- type I : oxalate de calcium monohydraté, également appelé whewellite
- type II : oxalate de calcium dihydraté, également appelé weddellite
- type III : urates et acide urique
- type IV : phosphates de calcium (par exemple : carbapatite, brushite, phosphate amorphe de calcium carbonaté ou PACC, phosphate octocalcique etc)
- type V : cystine
- type VI : calculs protéiques
- type VII : diverses espèces cristallines beaucoup plus rares, comme les calculs médicamenteux (formés à partir de médicaments à élimination urinaire qui vont cristalliser dans les urines)
Les calculs oxalocalciques (types I et II) sont de loin les plus fréquents à l'heure actuelle dans les pays à mode de vie occidental, représentant environ 80 % du total. Ils sont dans 9 cas sur 10 dus à des erreurs alimentaires, et dans 1 cas sur 10 secondaires à une maladie sous-jacente. Quelle que soit la cause (erreurs alimentaire ou maladie sous-jacente), il en résulte un excès d'oxalate et/ou de calcium dans les urines. Lorsque l'excès urinaire porte préférentiellement sur l'oxalate, ce sont des calculs de whewellite (type I) qui se forment. Lorsque à l'inverse l'excès urinaire porte surtout sur le calcium, ce sont des calculs de weddellite (type II) qui se forment.
Les erreurs alimentaires aboutissant à la formation de calculs de whewellite incluent les excès (transitoires ou permanents) en aliments riches en oxalate (chocolat, thé noir très infusé, oseille, épinards, choux, rhubarbe, baies rouges, kiwis...) et/ou en aliments dits "oxaloformateurs", c'est-à-dire favorisant la formation d'oxalate par le corps (globalement les aliments gras et sucrés et les protéines animales). Parmi les maladies pouvant causer des calculs de whewellite, on peut citer les hyperoxaluries primaires (maladies génétiques donnant un excès d'oxalate dans les urines) et les hyperoxaluries entériques (excès d'oxalate dans les urines secondaire à une réduction de la surface absorptive de l'intestin grêle, comme on peut voir dans les chirurgies bariatriques de type by-pass gastrique ou dans les résections étendues d'intestin grêle chez les gens souffrant de maladie de Crohn).
Les erreurs alimentaires favorisant la survenue de calculs de weddellite sont l'excès d'apports calciques (lait, laitages, fromages, fruits à coque) ainsi que l'excès de sel et de protéines animales, dont on sait qu'ils favorisent l'excrétion urinaire de calcium. Parmi les maladies entraînant une fuite urinaire de calcium et donc favorisant la survenue de calculs de weddellite, on peut citer l'hyperparathyroïdie primaire et l'hypercalciurie idiopathique.
Les calculs uriques (type III) arrivent en deuxième position, représentant environ 15 % du total. Leur principal facteur de risque est l'acidité urinaire (pH urinaire < 5.5), qui favorise la précipitation de l'acide urique dissous dans les urines. La principale cause d'acidification permanente des urines est l'insulinorésistance rénale, c'est-à-dire la résistance du rein aux effets de l'hormone insuline. La résistance à l'insuline est un trait commun observé dans un grand nombre de pathologies de l'abondance comme le diabète, l'obésité abdominale, l'hypertriglycéridémie. Ceci explique que la lithiase urique survienne le plus souvent chez des personnes pléthoriques à l'alimentation très riche et déséquilibrée. Dans la population obèse, il s'agit même du type de calcul le plus fréquent, devant les deux types oxalocalciques réunis.
Les calculs phosphocalciques (type IV) sont plus rares et sont en général dus à un excès de calcium dans les urines (comme on peut le voir dans l'hyperparathyroïdie primaire) ou à des urines excessivement alcalines (pH urinaire > 7). Parmi les nombreuses causes d'urines alcalines connues pour donner fréquemment des calculs, on peut notamment citer les infections urinaires et certaines formes d'acidoses tubulaires distales (les acidoses tubulaires distales sont des maladies rares des reins).
Les calculs de cystine (type V) sont beaucoup plus rares que les précédents, puisqu'ils représentent moins de 1 % du total. Ils sont toujours dus à une maladie génétique qu'on appelle la cystinurie, et qui se caractérise par une fuite urinaire de cystine.
Les deux derniers types (VI et VII) sont beaucoup plus rares et marginaux. On peut néanmoins citer comme exemple connu de calculs de type VII les calculs formés d'antiprotéases comme l'indinavir, les antiprotéases étant une classe de médicaments utilisés pour lutter contre l'infection par le VIH.
Mécanisme cellulaire
La super-saturation c’est-à-dire l’augmentation de concentration en élément solides : Le Calcium-Oxalate (CaOx) et le Phosphate de Calcium Apatite (CaP) intervient au niveau des cellules rénales (cellule NRK-52E)[25].
Une récente étude a montré l’intervention de facteurs d'inflammation et de stress pour la formation de la matrice biologique du calcul[26].
On retrouve parmi ces facteurs, OPN et HSP-70.
De futurs traitements pourraient se baser sur cette observation.
Le Calcium-Oxalate (CaOx) forme des accrétions et sert d’inducteur sur lequel se fixe le Calcium Apatite (CaP) et la struvite via des ponts protéiques (xanthine et cystine).
Ces ponts servent le plus souvent de substrat à des biofilms, il y a alors complication en infection urinaire et rejet d’urate d’ammonium.
L’acide urique vient alors se fixer par liaison ionique au complexe formé, il y a alors acidification de l’urine[17].
Les pourcentages chimiques et les germes responsables de l’infection conditionnent la forme du cristal et la gravité de la lithiase urinaire, ce phénomène reste cependant encore mal connu[15].
La réaction inflammatoire provoque une apoptose cellulaire, les calculs rénaux sont alors libérés dans l'urètre[26].
Symptômes
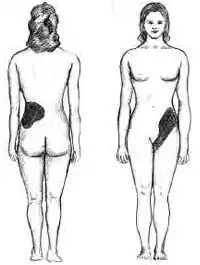
La maladie est souvent détectée par l'expression d'une douleur typique, au moment d'un épisode d'insuffisance rénale avec colique néphrétique, mais d'autres types de douleur, une hématurie et/ou une infection peuvent aussi orienter vers ce diagnostic. Le caillou doit être activement supprimé dans 25 % des cas (soit une procédure de soins nécessaire pour 500 patients par million[6] - [5]).
La lithiase urinaire est habituellement idiopathique et asymptomatique jusqu'à ce qu'un calcul obstrue l'écoulement de l'urine. Les symptômes peuvent inclure une douleur aiguë du flanc (appelée colique néphrétique), nausée et vomissements, agitation, douleur sourde ou aiguë, hématurie, et fièvre en cas de surinfection. La colique néphrétique aiguë est décrite comme l'une des pires douleurs qui soient. Mais certaines personnes n'ont aucun symptôme jusqu'à ce que leur urine contienne du sang (hématurie), ce qui peut constituer le symptôme révélateur d'une lithiase rénale.
Plus rarement, lorsque la lithiase atteint les voies urinaires basses, elle peut se manifester par une difficulté à la miction (dysurie).
Il n'y a habituellement pas d'insuffisance rénale, l'atteinte étant unilatérale.
Diagnostic
Idéalement, on retrouve la pierre dans les urines, ce qui signe le diagnostic.
Hormis la clinique généralement typique, la présence de sang dans les urines révélée par une bandelette réactive incite à réaliser des examens complémentaires :
- l'échographie abdominale observant les reins et les conduits urinaires montre une distension du pyélon et des calices du rein, les calculs n'étant pas visibles directement mais par l'apparition d'un cône d'ombre signant le calcul ;
- la radiographie simple ou avec tomographies montre les calculs radio-opaques en projection des voies urinaires ;
- l'urographie intraveineuse nécessite l'injection rapide au sujet de 50 ml d'un produit de contraste iodé (opaque aux rayons X) dans la circulation sanguine qui va être épuré par les reins. Après la prise de clichés aux rayons X à des délais précis, le(s) calcul(s) et le produit de contraste sont mis en évidence montrant une distension des voies urinaires en amont du calcul qui stoppe la progression du produit de contraste dans les voies urinaires. Cette technique est beaucoup moins utilisée depuis que l'échographie est disponible. L'obstruction aigüe des voies urinaires conduit à leur distension (mise sous tension), contrairement à un obstacle chronique qui conduira à leur dilatation (augmentation de la taille) ;
- le scanner abdominal tend à prendre progressivement la place de l'urographie intraveineuse[27] ;
- l'IRM est plus rarement pratiquée.
L’échographie seule n’est pas recommandée. Il vaut mieux faire une échographie associée à une radiographie de l’abdomen. Cependant, l’examen de référence est le scanner car il permet de diagnostiquer 100 % des calculs.
Il faut cependant considérer le rapport bénéfice-risque à cause de la radiation du scanner de diagnostic, mais aussi des scanners de suivi à venir. Les effets des rayons X sur le corps humain sont connus et identifiés.
Traitement
La prise en charge des lithiases urinaires a fait l’objet de recommandations ; elle est médicale voire chirurgicale. Celles de l'« American Urologic Association » datent de 2014[28] et celles de « European Association of Urology » de 2016[29]. On retient celles de la Canadian Urology Association publiées en 2015 et celles de la European Association of Urology actualisées en 2016.
La restriction hydrique permet, en diminuant les apports en eau, d'avoir une production d'urine plus basse et, théoriquement, de moins « pousser » sur le calcul. Ce point est toujours débattu, mais on préfère généralement la restriction hydrique pendant la crise.
Expulsion naturelle
Le calcul inférieur à 5 mm est expulsé spontanément, en plusieurs jours ou semaines, à 68 %. Le calcul de dimension comprise entre 5 mm et 8 mm a 47 % de chances d'être expulsé. Ceux de plus de 8 mm ont peu de chances de l’être.
Traitement par lithotripsie extracorporelle ou par utéréroscopie
Un ensemble de critères sont retenus pour le choix du traitement[30]:
- La taille : Pour les calculs de plus de 20 mm, quelle que soit la localisation, on recommande une néphrolithotomie percutanée (NPLC). Pour ceux de moins de 20 mm, en présence de facteurs péjoratifs, on recommande une utéréroscopie à rayonnement laser pulsé (URSS) ou une lithotripsie extracorporelle (LEC). En absence de facteurs péjoratifs, on recommande une URSS.
- La composition du calcul: La probabilité d’expulsion spontanée dépend de la nature du calcul. Par exemple, ceux constitués de cystine ou brushite sont difficilement expulsables spontanément.
- La densité des calculs
- La localisation du calcul (appelée distance peau-calcul): la LEC est la méthode la plus appropriée en cas de grande distance de peau-calcul.
- La croissance du calcul
- Le risque de récidive
- L’état physiologique du patient: présence de comorbidité ou en fonction de sa situation professionnelle.
Ce traitement est complété par un traitement médicamenteux (alpha-bloquants et ou antagonistes calciques). Ce traitement permet de faciliter le “passage” de la lithiase. Le traitement médical repose principalement sur la surveillance de l’expulsion spontanée du calcul et de l’application de règles d’hygiène et d’alimentation. La surveillance est semestrielle la première année, puis annuelle avec un bilan urinaire.
Le traitement de la crise de colique néphrétique consiste en un traitement antalgique, spasmolytique ou anti-inflammatoire.
Dans le cas il faut avoir recours à un urologue. La chirurgie concerne 21,5 % des cas dans l’enquête Su.Vi.Max[31]. 4 techniques sont utilisées:
- lithotripsie extracorporelle par onde de choc (LEC) : 21,3 % en 2014 (selon étude rétrospective monocentrique française: faible niveau de preuve)
- urétéroscopie (URS) : 76 % des techniques en 2014. Cette technique peut être “rigide” (URSR), “semi-rigide” (URSSR, adapté au calcul urétéraux) ou”souple” (URSS, adapté au calcul rénal). Le principe est d'introduire par les voies naturelles (urètre, vessie puis uretère) un urétéroscope permettant de visualiser le calcul. Le calcul est supprimé par ondes balistiques ou ultrasons (URSR) ou rayonnement laser pulsé (laser Holmium) (URSS). Les calculs peuvent également être retirés à l’aide de pinces d’extraction. Cette opération se fait sous anesthésie générale et nécessite une hospitalisation de 1 à 2 jours. Les complications sont le risque de lésion de l’uretère, d’hématurie et de douleurs lombaires ou infections urinaires. Une deuxième séance est possible en cas d’échec.
- néphrolithotomie percutanée (NPLC) : 1 700 à 2 000 opérations par an. Il s’agit d’une sonde urétérale placée dans le rein par les voies naturelles pour opacifier les voies naturelles et les repérer. Les calculs sont fragmentés par ultrasons, chocs électro-hydrauliques ou extraits avec des sondes. Cette opération nécessite une hospitalisation d’au moins une semaine et une deuxième séance, à quelques jours d’intervalle, est parfois nécessaire. Les complications sont des douleurs, une bactériurie ou une hémorragie secondaire.
- chirurgie laparoscopique et chirurgie ouverte (<1 % des opérations): cette opération est proposée pour les calculs complexes ou en deuxième ou troisième intention après un échec des autres traitements.
Les contre-indications de la LEC sont : la grossesse, un obstacle en aval du calcul, un anévrysme de l’artère rénale ou aortique, une infection urinaire, des troubles de la coagulation non corrigés. L’obésité ou malformations orthopédiques peuvent empêcher la réalisation de la LEC[29].
Il n’y a pas de contre-indications pour l’URS.
Les contre-indications de la NPLC sont: la prise d’anticoagulants, l’infection urinaire non traitée, une tumeur, ou une grossesse.
Traitement préventif
Une bonne hydratation permet de diluer les composés responsables et diminuer le risque de récidive[32]. Il faut cependant éviter les sodas qui majorent ce risque[33]. L'intérêt de certains jus de fruits reste discuté[2].
Paradoxalement, l’absorption de calcium pourrait diminuer le risque de récidive[2], probablement par l'intermédiaire d'une baisse de cristallisation du CaOx l'oxalurie[34]. Cet effet est essentiellement constaté lorsque la supplémentation calcique est principalement alimentaire[35].
Suivant la nature des calculs, peuvent être proposé :
- Un régime peu salé[36] et pauvre en protéines[2] diminuant la fréquence de récidive de calculs calciques.
- Une diminution de l'ingestion d'oxalates, difficile en pratique.
- Si une hypercalcémie est retrouvée, le traitement de cette dernière peut améliorer sensiblement le taux de récidive. De même, en cas d'hyperuricémie, un traitement médicamenteux de ce dernier diminue cette complication. En cas d'hypercalciurie, un traitement par diurétique thiazidique ou par citrates permettent de diminuer cette dernière et de baisser le risque de récidive de lithiase[37].
- la phytothérapie ; la médecine traditionnelle a identifié des plantes prévenant les calculs, dont par exemple Chenopodium album. L'extrait aqueux de ses feuilles montre in vitro une capacité d'inhibition de la nucléation et de l'agrégation et la croissance de la cristallisation de l'oxalate de calcium. De plus, il dissout les cristaux de brushite de manière similaire à la cystone, médicament standard utilisé en Inde, ou à l'acide citrique[38].
Cet extrait foliaire prévient aussi des calculs urinaires expérimentalement induits[38].
Cas célèbres
Épicure, Anne de Bretagne, Jacques-Bénigne Bossuet, Sébastien Érard, Michel de Montaigne, Samuel Pepys, Robert Guérin dit Gros-Guillaume, Isaac Newton, Martin Luther, Casanova, Napoléon III, saint Pie V, le maréchal Niel, Georges-Louis Leclerc de Buffon, Jean-Jacques Rousseau, Gabriel Matzneff, Georges Brassens, François Fillon[39].
L'écrivain Isaac Asimov souffrait de calculs urinaires et décrit comment sa douleur était traitée à la morphine, ajoutant à quel point il craignait d'en devenir dépendant s'il devait en avoir un plus grand besoin.
Le réalisateur David Cronenberg a mis en vente un des ses calculs rénaux sous la forme de NFT[40]. L'acteur William Shatner en a quand à lui vendu un aux enchères pour une cause caritative[41].
Dans la culture
- Marin Marais publie en 1725 (dans son 5e livre de Pièces de viole) son Tableau de l'Opération de la Taille, description musicale de la lithotomie pour viole de gambe et basse continue.
- En 2016, le film Mal de pierres de Nicole Garcia met en scène le diagnostic et le traitement des lithiases urinaires.
Notes et références
- Michelle López et Bernd Hoppe, « History, epidemiology and regional diversities of urolithiasis », Pediatric Nephrology (Berlin, Germany), vol. 25, no 1, , p. 49–59 (ISSN 0931-041X, PMID 21476230, PMCID PMC2778769, DOI 10.1007/s00467-008-0960-5, lire en ligne, consulté le )
- Morgan MS, Pearle MS, Medical management of renal stones, BMJ, 2016;352:i52
- (en) Ljunghall S. « Renal stone disease. studies of epidemiology and calcium metabolism » Scand J Urol Nephrol. 1977; 41 : 6– 38 2 Pak CYC,
- (en) Resnick MI, Preminger GM. « Ethnic and geographic diversity of stone disease » Urology 1997; 50 : 504–7 3
- (en) Tiselius HG. « Stone incidence and prevention » Braz J Urol. 2000;26:452– 62
- (en) Tiselius HG. « Comprehensive metabolic evaluation of stone formers is cost effective » In: Rodgers AL, Hibbert BE, Hess B, Khan SR, Preminger GM eds. Urolithiasis 2000. Proceedings of the 9th International Symposium on Urolithiasis, Cape Town: University of Cape Town, 2000: 349–55
- (en) Buck CA. « Is marine oil and primrose oil the treatment for nephrolithiasis? » In: Tiselius HG éd. Renal Stones: Aspects on Their Formation, Removal and Prevention. Proceedings of the Sixth European Symposium on Urolithiasis, Edsbruk: Ackademitryck AB, 1996, p. 49-61.
- (en) [PDF] H.-G. Tiselius, « Epidemiology and medical management of stone disease » 2003 BJU International 2003; no 91:758–767. DOI 10.1046/j.1464-410X.2003.04208.x
- « Fragmentation intrarénale de calcul par ondes de choc ou laser par ureteronephroscopie, avec ou sans extraction de calcul », Haute Autorité de Santé, (lire en ligne)
- (en) Vadim A. Finkielstein, David S. Goldfar « Strategies for preventing calcium oxalate stones » CMAJ. 2006;174(10):1407.
- (en) OW Moe, « Kidney stones: pathophysiology and medical management » Lancet. 2006;367:333–44.
- (en) Rodman JS, Seidman C (1996) « Chapter 8: Dietary Troublemakers » In: Rodman JS, Seidman C, Jones R. No More Kidney Stones (1st ed.). New York: John Wiley & Sons, Inc.. p. 46–57. (ISBN 978-0-471-12587-7)
- (en) Brawer MK, Makarov DV, Partin AW, Roehrborn CG, Nickel JC, Lu SH, Yoshimura N, Chancellor MB. et al. « Best of the 2008 AUA Annual Meeting: Highlights from the 2008 Annual Meeting of the American Urological Association, May 17–22, 2008, Orlando, FL » Reviews in Urology 2008;10(2):136–56. PMC2483319,
- Lechevallier E, Traxer O, Saussine C, Insuffisance rénale et calcul urinaire, Prog Urol, 2008;18:1027-1029
- F. Bruyere, « Infection et lithiase urinaire », UroFrance, (lire en ligne)
- « Lithiases et anomalies des voies urinaires : la composition des calculs est-elle indépendante de l'anomalie anatomique? | Urofrance », sur www.urofrance.org (consulté le )
- « La lithogenèse | Urofrance », sur www.urofrance.org (consulté le )
- Farzaneh Asoudeh, Sepide Talebi, Ahmad Jayedi et Wolfgang Marx, « Associations of Total Protein or Animal Protein Intake and Animal Protein Sources with Risk of Kidney Stones: A Systematic Review and Dose-Response Meta-Analysis », Advances in Nutrition (Bethesda, Md.), vol. 13, no 3, , p. 821–832 (ISSN 2156-5376, PMID 35179185, PMCID 9156392, DOI 10.1093/advances/nmac013, lire en ligne, consulté le )
- Voir l'article Acide oxalique qui contient une liste d'aliments riches en acide oxalique
- (en) S. V. Krishna Reddy, Ahammad Basha Shaik et Suneel Bokkisam, « Effect of Potassium Magnesium Citrate and Vitamin B-6 Prophylaxis for Recurrent and Multiple Calcium Oxalate and Phosphate Urolithiasis », Korean Journal of Urology, vol. 55, no 6, , p. 411 (PMID 24955227, DOI 10.4111/kju.2014.55.6.411, lire en ligne, consulté le )
- James A. McAteer et Andrew P. Evan, « The Acute and Long-Term Adverse Effects of Shock Wave Lithotripsy », Seminars in nephrology, vol. 28, no 2, , p. 200–213 (ISSN 0270-9295, PMID 18359401, PMCID PMC2900184, DOI 10.1016/j.semnephrol.2008.01.003, lire en ligne, consulté le )
- Jean A. Hall, Jeff A. Brockman, Stephen J. Davidson et Jen M. MacLeay, « Increased dietary long-chain polyunsaturated fatty acids alter serum fatty acid concentrations and lower risk of urine stone formation in cats », PloS One, vol. 12, no 10, , e0187133 (ISSN 1932-6203, PMID 29073223, PMCID PMC5658157, DOI 10.1371/journal.pone.0187133, lire en ligne, consulté le )
- Mirza Naqi Zafar, Salma Ayub, Hafsa Tanwri et Syed Ali Anwar Naqvi, « Composition of urinary calculi in infants: a report from an endemic country », Urolithiasis, (ISSN 2194-7236, PMID 29101428, DOI 10.1007/s00240-017-1010-1, lire en ligne, consulté le )
- Michel Daudon, Olivier Traxer, Paul Jungers, Lithiase urinaire, 2e édition
- Shifa Narula, Simran Tandon, Prakash Baligar et Shrawan Kumar Singh, « Human kidney stone matrix: Latent potential to restrain COM induced cytotoxicity and inflammatory response », Chemico-Biological Interactions, vol. 278, , p. 114–122 (ISSN 1872-7786, PMID 29054323, DOI 10.1016/j.cbi.2017.10.018, lire en ligne, consulté le )
- Megan Prochaska, Eric Taylor, Pietro Manuel Ferraro et Gary Curhan, « Relative Supersaturation of 24-hour Urine and Likelihood of Kidney Stones », The Journal of Urology, (ISSN 1527-3792, PMID 29132983, DOI 10.1016/j.juro.2017.10.046, lire en ligne, consulté le )
- (en) NL Miller, JE Lingeman, Management of kidney stones, BMJ 2007;334:468-472
- (en) J Hollingsworth, M Rogers, S Kaufman, T Bradford, S Saint, J Wei, B Hollenbeck « Medical therapy to facilitate urinary stone passage: a meta-analysis » Lancet 2006; 368:1171-1179
- Willis LR, Evan AP, Connors BA, Shao Y, Blomgren PM, Pratt JH et al. « Shockwave lithotripsy: dose-related effects on renal structure, hemodynamics, and tubular function » J Endourol. 2005;19:90-101
- « Traitements interventionnels de première intention des calculs urinaires », Haute autorité de Santé, (lire en ligne)
- « ENQUETE DIETETIQUE DES PATIENTS LITHIASIQUES PAR QUESTIONNAIRE SU.VI.MAX ET CORRELATION A LA BIOCHIMIE D'UNE COLLECTION UNIQUE DES URINES DE 24H | Urofrance », sur www.urofrance.org (consulté le )
- Borghi L, Meschi T, Amato F et al. Urinary volume, water and recurrences in idiopathic calcium nephrolithiasis: a 5-year randomized prospective study, J Urol, 1996;155:839-43
- Ferraro PM, Taylor EN, Gambaro G et al. Soda and other beverages and the risk of kidney stones, Clin J Am Soc Nephrol, 2013;8:1389-95
- Hess B, Jost C, Zipperle L et al. High-calcium intake abolishes hyperoxaluria and reduces urinary crystallization during a 20-fold normal oxalate load in humans, Nephrol Dial Transplant, 1998;13:2241-7
- Curhan GC, Willett WC, Speizer FE et al. Comparison of dietary calcium with supplemental calcium and other nutrients as factors affecting the risk for kidney stones in women, Ann Intern Med, 1997;126:497-504
- Borghi L, Schianchi T, Meschi T et al. Comparison of two diets for the prevention of recurrent stones in idiopathic hypercalciuria, N Engl J Med, 2002;346:77-84
- Fink HA, Wilt TJ, Eidman KE, et al. Medical management to prevent recurrent nephrolithiasis in adults: a systematic review for an American College of Physicians clinical guideline, Ann Intern Medic, 2013;158:535-43
- (en) Deepti Sharma et Yadu Nandan Dey, « In vitro study of aqueous leaf extract of Chenopodium album for inhibition of calcium oxalate and brushite crystallization », sur Egyptian Journal of Basic and Applied Sciences, (ISSN 2314-808X, DOI 10.1016/j.ejbas.2016.02.001, consulté le ), p. 164–171
- Le Point, magazine, « François Fillon hospitalisé pour des calculs rénaux », Le Point, (lire en ligne, consulté le )
- « Cannes 2022 : David Cronenberg, qui va présenter un film sur les organes et l'art, met en vente un NFT d'une photo de ses calculs rénaux », sur Franceinfo, (consulté le )
- « L’or du rein », sur Courrier international, (consulté le )