Soins psychiatriques sans consentement en France
Les soins psychiatriques sans consentement en France (anciennement, hospitalisation à la demande d'un tiers ou HDT) sont une mesure qui s'applique aux personnes qui souffrent de troubles d'origine psychiatriques. C'est à la fois une mesure de privation de liberté (qui peut être prise pour des raisons d'ordre public) et une mesure d'obligation de soins. Les patients ne reconnaissant pas leur état pathologique et refusant les soins libres (qui restent la règle comme toute prise en charge médicale) sont contraints à rester au sein d'un établissement spécialisé.
Le cas typique de soins psychiatriques sans consentement est un trouble mental empêchant la personne de se prendre en charge ou induisant un comportement dangereux pour elle-même ou son entourage. Chez les mineurs, les parents peuvent décider d'une hospitalisation avec l'avis du médecin sans accord du mineur. Dans certains cas, concernant les mineurs, l'hospitalisation sans consentement peut être ordonnée si les parents s'opposent aux soins de leur enfant par conviction religieuse ou philosophique alors que la vie de ce mineur est menacée par cette décision.
Il y a trois types de soins psychiatriques sans consentement : ceux effectués à la demande d'un tiers (SDT), ceux effectués à la demande d'un directeur d'établissement psychiatrique recommandé par un médecin (soins pour péril imminent : SPI) et ceux ordonnés par l'autorité administrative ou judiciaire (soins psychiatriques à la demande du représentant de l'État : SDRE, ou soins sur décision judiciaire, SDJ, en application de l'article 706-135 du code de procédure pénale). Ces soins sans consentement ne concernent pas les personnes inconscientes, dont l'hospitalisation relève alors de l'urgence. En France, les hospitalisations sans consentement représentent environ 30 % des patients hospitalisés à temps plein[1]. Cette mesure est très réglementée en France.
L'histoire sur le long terme des soins psychiatriques sans consentement laisse apparaître de nombreux abus, notamment des enfermements abusifs dans des hôpitaux généraux sous Louis XIV causés par le manque de connaissances sur les troubles psychiatriques et le manque de contrôle législatif, administratif et juridique. L'évolution de la législation actuelle s'oriente vers une obligation de soins qui ne se confond pas nécessairement avec l'hospitalisation sous contrainte. Une meilleure garantie des droits des patients a été mise en place avec une saisine obligatoire du juge des libertés et de la détention, et par le choix libre de la personne de confiance par le patient, cette personne représentant la volonté du patient lorsque celui-ci n'est pas en mesure de l'exprimer. La possibilité de maintenir des soins sans consentement en ambulatoire a été introduite (Il s'agit du programme de soins). Le patient étant sous obligation, en vertu d'un certificat médical et d'une décision du directeur de l'établissement ou du préfet selon le type de mesure, de se soumettre à une prise en charge pouvant comporter une prise de traitements ainsi qu'une hospitalisation à temps partiel ou à domicile.
96 000 personnes ont été concernées par ces soins sans consentement en 2018 dont 42 000 en soins ambulatoire forcés[2].
Histoire
Ancien Régime
Sous l'Ancien Régime, la lettre de cachet à caractère disciplinaire relève de la justice retenue du roi. Les lettres se banalisent sous le règne de Louis XV, devenant des imprimés préremplis (motifs : persécution religieuse, internement des fous, libertinage, libelle) qui ne portent pas nécessairement la signature royale. La France reste l'un des seuls pays d'Europe qui permet à un préfet ou à un maire, représentants de l'État, de déclencher des SDRE[3].
Révolution française et Empire
Au début de la Révolution française, la loi des 16 et 24 août 1790 sur l'organisation judiciaire confie à l'administration la mission « d’obvier ou de remédier aux événements fâcheux qui pourraient être occasionnés par les insensés ou les furieux laissés en liberté ». La loi du érige en contravention le fait de « laisser divaguer des insensés ou des furieux ». Cependant, aucun de ces textes n'indique les mesures à prendre[4].
XIXe siècle
La loi du 30 juin 1838 définit les modalités du placement volontaire et du placement d'office. Antérieurement à ce texte, le Code civil donnait en la matière compétence à l'autorité judiciaire (l'internement résultant d'une procédure d'interdiction), mais dans la pratique c'était surtout la police et les familles qui prenaient la décision[5]. La circulaire du ministre de l'intérieur du « sur la réclusion des insensés » met en garde contre les arrestations abusives par les préfets et rappelle que la détention nécessite un jugement provoqué par la famille. En 1929, le directeur de l'asile d'Esquermes, Georges Raviart, est blessé par balles par une patiente internée malgré elle[6] - [7]. L’affaire relancera le débat sur la loi du [8].
Code de la santé publique de 1990
En France, les soins psychiatriques sans consentement sont régis par la loi du [9], qui a remplacé la loi du 27 juin 1990[10]. Ces textes sont repris dans les articles L3212-1[11] et suivants et L3213-1[12] et suivants du Code de la santé publique.
Outre les soins psychiatriques libres (SL), ces textes définissent de façon restrictive le champ d'application des mesures d'hospitalisation sans consentement qui comporte deux modalités :
- Les soins psychiatriques à la demande d'un tiers ou SDT (anciennement hospitalisation à la demande d'un tiers ou HDT, "placement volontaire" avant 1990)
- Les soins psychiatriques sur décision du représentant de l'État ou SDRE (anciennement hospitalisation d'office ou HO, ancien "placement d'office" avant 1990).
La circulaire « Veil » du [13] rappelle que :
« La loi n° 90-527 du 27 juin 1990 relative aux droits et à la protection des personnes hospitalisées en raison de troubles mentaux (art. L 326-2 du code de la Santé Publique) donne à ces patients hospitalisés librement les mêmes droits que ceux qui sont reconnus aux malades hospitalisés pour une autre cause. Parmi ces droits figure celui d’aller et venir librement à l’intérieur de l’établissement où ils sont soignés ; cette liberté fondamentale ne peut donc pas être remise en cause s’agissant de personnes qui ont elles-mêmes consenti à recevoir des soins psychiatriques. Certes les règlements intérieurs peuvent prévoir des modalités particulières de fonctionnement d’un service, mais ces modalités, dont le malade doit être informé, ne sauraient remettre en cause ce principe. »
Le Dr Bantman[14] cite des cas de restriction à la liberté d'aller et venir, à l'hôpital Esquirol, pour des patients en HL ou en HSC: risque de sortie sans autorisation de patients hospitalisés sous contrainte, risque d' « intrusion » de personnes étrangères au service dans un but surtout de trafic de stupéfiants ou d'alcool, démence avec déambulation chez des patients désorientés, risque de fugue d'une patiente autiste, menace de suicide.
D'après une décision du Conseil d'État de 1989[15] :
« Une personne majeure présentant des signes de maladie mentale ne peut être retenue contre son gré dans un établissement d'hospitalisation que pendant le temps strictement nécessaire à la mise en œuvre des mesures d'internement d'office ou de placement volontaire, prévues par le Code de la santé publique. »
XXIe siècle
La loi du rappelle que le consentement aux soins par le patient reste le principe indispensable à toute prise en charge thérapeutique. Le recours à l'hospitalisation sous contrainte doit donc rester une exception qui est fortement encadrée. Il existe un certain flou sur le lien entre l'hospitalisation sans consentement et la possibilité d'imposer un traitement médical, le rapport Strohl[16] insistant ainsi sur le fait que :
« Le statut d'hospitalisé sans consentement ne devrait pas entraîner de facto une présomption de consentement aux autres actes effectués pendant cette période. Certes la loi de 1990 est peu explicite quant à la liaison entre traitements et hospitalisation sans consentement. Elle les amalgame quand elle définit l'HDT comme répondant à un besoin de soins immédiats et d'une surveillance constante. On imagine effectivement que tout est compris dans ces termes : neuroleptiques, électrochocs, enfermement en unité fermée voire en chambre d'isolement. [...] En ce sens, il faut réaffirmer que le consentement au traitement doit être la règle, et l'hospitalisation comme le traitement sans l'accord du malade une exception dûment encadrée par des raisons médicales devant permettre aux médecins et aux malades de mieux gérer ensemble la pathologie mentale. »
Une commission administrative, la Commission départementale des hospitalisations psychiatriques (CDHP ou CODHOPSY), et les tribunaux civils et administratifs sont chargés de veiller au caractère légal du maintien à l'hôpital du patient et du respect de ses droits. Chaque CDHP se compose[17] :
- De deux psychiatres, l'un désigné par le procureur général près la cour d'appel, l'autre par le représentant de l'État dans le département ;
- D'un magistrat désigné par le premier président de la cour d'appel ;
- De deux représentants d'associations agréées respectivement de personnes malades et de familles de personnes atteintes de troubles mentaux, désignés par le représentant de l'État dans le département ;
- D'un médecin généraliste, désigné par le représentant de l'État dans le département.
- En cas d'impossibilité de désigner un ou plusieurs membres de la commission mentionnée dans le présent article, des personnalités des autres départements de la région ou des départements limitrophes peuvent être nommées.
Types de placement en soins sans consentement
Soins à la demande d'un tiers (SDT)
Les SDT sont régis par les articles L 3212-1 et suivants et L 3212-3 et suivants du Code de la santé publique.
Les chiffres font état de près de 60 000 patients par an qui feraient l'objet d'une hospitalisation à la demande d'un tiers - le plus souvent sur intervention de la famille[18].
Ils s'effectuent à la demande d'un tiers, c'est-à-dire d'un membre de la famille ou d'une personne qui lui porte de l'intérêt. Ce tiers doit justifier de relations antérieures à la demande de SDT. Toutefois, la loi du permet également une SDT sans tiers en cas de « péril imminent » pour la santé de la personne, appelé SPI.
Le cas échéant, le juge peut prononcer l'annulation[19] et la suspension de l'hospitalisation[20].
Déclenchement de la procédure
Selon le Code de la santé publique[11] - [12], les SDT requièrent trois conditions préalables:
- La présence de troubles mentaux.
- L'impossibilité, par le patient, à consentir aux soins. L'hospitalisation d'un mineur ne constitue pas une SDT, car les détenteurs de l'autorité parentale peuvent les hospitaliser sans leur consentement.
- La nécessité de soins immédiats assortis d'une surveillance constante en milieu hospitalier.
Le tiers qui dépose la demande peut être toute personne susceptible d'agir dans l'intérêt du patient, c'est-à-dire un membre de sa famille ou de son entourage, ou une autre personne pouvant justifier de l'existence de relations antérieures à la demande d'hospitalisation. Ceci exclut le personnel soignant de l'établissement d'accueil, ou de « faux tiers » tels que des assistantes sociales agissant à la demande d'un médecin ou de l'administration.
La demande doit être manuscrite, sur papier libre et signée par la personne demandeuse. La réglementation précise que si cette personne ne sait pas écrire, la demande peut être reçue par le maire, le commissaire de police ou le directeur de l'établissement qui en donne acte. Cette demande doit comporter les noms, prénoms, profession, âge et domicile de la personne demandeuse comme de la personne dont on demande l'hospitalisation. La demande doit préciser la nature des relations entre la personne demandeuse et celle qui fait l'objet de la demande et, éventuellement, leur degré de parenté.
Les certificats médicaux d'admission
Hors cas d'urgence, il est nécessaire que deux certificats médicaux de moins de quinze jours soient joints à la demande de SDT et adressés au directeur de l'établissement d'accueil. Les médecins qui établissent les certificats ne doivent être ni parents ni alliés entre eux, ni avec le directeur de l'établissement, ni avec le tiers demandeur, ni avec le patient. Le premier certificat ne peut être établi par un médecin exerçant dans l'établissement d'accueil du patient.
Le deuxième certificat n'est pas lié par les constatations ou les conclusions du premier. Chaque médecin doit examiner et constater lui-même les troubles mentaux présentés, l'entretien avec le patient est donc obligatoire. Lorsque, cas rare, le patient ne peut être approché ou abordé, le médecin doit le préciser. Il existe cependant un risque, par esprit de confiance, qui inciterait le médecin établissant le second certificat à confirmer automatiquement les conclusions du premier médecin.
Les certificats doivent être rédigés en langue française, comporter les nom, prénom, fonction du médecin rédacteur. Ils doivent être rédigés en termes simples, en évitant les termes techniques et les hypothèses diagnostiques car ces certificats ne sont pas couverts par le secret médical.
Par exception, lorsqu'il existe un risque grave d'atteinte à l'intégrité du malade, le tiers peut demander l'hospitalisation en urgence (art. L. 3212.3 du CSP)[21]. Le directeur de l'établissement prononce alors l'admission au vu d'un seul certificat médical. Le certificat peut émaner de tout médecin, extérieur ou interne à l'établissement d’accueil, psychiatre ou non. Le certificat doit faire apparaître l'immédiateté du danger pour la santé ou la vie du patient.
Conséquences de l'admission
Le patient admis est placé en observation pendant une durée qui ne peut excéder 72 h (période d'observation et de soins). Un examen somatique doit obligatoirement avoir lieu dans les 24 heures. Cet examen somatique, qui ne prête pas obligatoirement lieu à la rédaction d'un certificat médical, doit être tracé au dossier des actes médicaux et administratifs du patient. Un certificat médical est rédigé dans les 24 heures qui constate les troubles mentaux, ainsi qu'à l'issue des 72 heures, en conclusion de la mise en observation.
À la fin de cette période d'observation, soit la mesure de SPDT est levée, soit elle continue sous la forme d'un programme de soins, qui peut se dérouler entièrement en ambulatoire, ou qui peut inclure des séquences d'hospitalisations à temps partiel, soit la mesure de SPDT continue sous la forme d'une hospitalisation sans consentement à temps complet, équivalente à l'ancienne HDT sans sortie d'essai.
Soins en cas de péril imminent (SPI)
En cas de péril imminent pour la santé du patient et lorsque la recherche d'un tiers s'avère impossible, l'hospitalisation peut se faire sur la base d'un seul certificat médical (art. L.3212-1 du Code de la santé publique)[21].
Le certificat doit être établi par un médecin extérieur à l'établissement d'accueil, contrairement à la SPDT urgente où le médecin peut être interne. Mais il peut ne pas être psychiatre. Le certificat doit faire apparaître l'immédiateté du danger pour la santé ou la vie du patient. Le directeur de l'établissement prononce l'admission ou non au vu du certificat.
Une circulaire du [22] fait état d'une « banalisation abusive » de la procédure de péril imminent, qui serait due aux raisons suivantes :
« - meilleure appréhension des problèmes de santé mentale par les médecins généralistes et les familles ainsi qu'une meilleure connaissance du dispositif de soins en psychiatrie ;
- difficulté pour les familles d'obtenir un second certificat médical ;
- modification du profil des personnes concernées : personnes suicidaires ou dépendantes aux produits toxiques ; troubles de comportement violent ;
- augmentation des HDT d'urgence initiées par les services d'urgence des CHG »
Soins sur décision du représentant de l'État (SDRE)
Les soins psychiatriques sur décision du représentant de l'État ont remplacé l'hospitalisation d'office (HO) en [23]. Les SDRE doivent être motivés en droit et en fait, la motivation pouvant être contenue dans l'arrêté lui-même ou dans le certificat médical qui justifie les SDRE[24] - [25]. Contrairement à l'hospitalisation pour péril imminent (SPI), le patient d'une SDRE présente un danger non pour lui-même mais pour d'autres personnes. Ces soins peuvent être déclenchés selon deux modalités :
En dehors de l'urgence, les SDRE sont prononcés par arrêté du préfet, ou par le préfet de police à Paris, au vu d'un certificat médical circonstancié[26]. Les modalités de rédaction de ce certificat sont les mêmes que celles des certificats médicaux des SDT. Il doit en outre préciser que les troubles mentaux du patient nécessitent des soins immédiats et compromettent de façon grave la sécurité des personnes et l'ordre public. Ce certificat ne peut être rédigé par un psychiatre exerçant dans l'établissement d'accueil du patient. Si le maire entend procéder de la sorte, il transmet au préfet les éléments qui permettent à ce dernier de l'opportunité d'un tel placement[27].
En situation d'urgence, c'est-à-dire lorsque le patient représente un danger immédiat pour la sûreté des personnes, attesté par un avis médical, le maire ou, à Paris, le commissaire de police, peuvent ordonner des mesures provisoires[28]. À Paris, la mise en observation a lieu à l'infirmerie psychiatrique de la préfecture de police, anciennement « infirmerie spéciale du dépôt » ou « infirmerie spéciale près la préfecture de police »[29].
Dans ce cas d'urgence, la loi n'impose pas un certificat médical mais un simple avis. Un médecin peut être mandaté par le maire ou un commissaire de police pour le rédiger dès que la situation le permet. Ce certificat doit mentionner que le patient, par son comportement, constitue un danger imminent pour la sûreté des personnes ou l'ordre public.
Ordonnance de placement provisoire du juge des enfants
Dans le cadre de l'assistance éducative, le Code civil prévoit que le juge peut décider de confier l'enfant à un service ou à un établissement sanitaire ou d'éducation[30]. Le placement est ordonné après avis médical d'un médecin extérieur à l'établissement d'accueil, pour une durée de quinze jours maximum. Il peut être prolongé pour un mois renouvelable, après avis conforme d'un psychiatre de l'établissement[31].
Légalité du placement en soins
Modalités particulières
Depuis 2004[32], le patient peut être transporté vers l'établissement de santé d'accueil sans son consentement lorsque cela est strictement nécessaire. Le transport est assuré par un transporteur sanitaire agréé[33]. Dans le cas d'une hospitalisation sur demande d'un tiers, le transport ne peut avoir lieu qu'après l'établissement d'au moins un des deux[32] certificats médicaux et la rédaction de la demande de soins.
Aux termes du Code de procédure pénale[34], les détenus atteints de troubles mentaux[35] ne peuvent être maintenus dans un établissement pénitentiaire. Sur la base d'un certificat médical circonstancié, l'autorité préfectorale doit, « dans les meilleurs délais », les faire hospitaliser d'office. Contrairement à la règle[36], le détenu n'a pas à être surveillé par un policier ou un gendarme.
Recours juridictionnels
Le patient peut contester la nécessité de ses soins psychiatriques sans consentement devant le juge des libertés et de la détention. Avant la loi Guigou de 2000, c'était le président du tribunal de grande instance qui était compétent. Le juge des libertés et de la détention (JLD) peut maintenir les soins sans consentement (SDT ou SDRE) ou ordonner la mainlevée. Le patient peut aussi contester la légalité des SDRE devant le tribunal administratif au moyen d'un recours pour excès de pouvoir.
En principe, le JLD juge la nécessité de l'HSC, tandis que le juge administratif examine sa régularité formelle (par exemple, la compétence de l'autorité qui a pris la décision et le respect de la procédure). Les tribunaux de l'ordre judiciaire sont compétents pour toute demande d'indemnisation, y compris celles qui sont fondées sur une irrégularité formelle constatée par le juge administratif. La question de la répartition exacte des compétences entre les deux ordres de juridiction a donné lieu à une jurisprudence assez importante[37].
Pour le groupe d'évaluation de la loi de 1990 (commission Strohl), « en principe il est vrai qu'un juge, du siège, serait mieux désigné pour prendre une décision privative de liberté pour un malade, en toute indépendance, par rapport à l'opinion, aux administrés, à la famille et au système de soins », mais il y aurait deux inconvénients:
- la difficulté de statuer à bref délai, avec le risque que, sans examen approfondi du dossier, le juge se contente de valider l'avis d'un médecin ou de l'administration
- il n'y aurait plus de séparation entre l'autorité qui prendrait la décision initiale et celle qui examine le recours contre cette décision (il serait difficile pour un juge de déclarer abusif un internement ordonné par un autre juge, et même si le deuxième juge était totalement indépendant du premier, il ne serait pas forcément considéré comme tel par le patient)
Alvaro Gil-Robles, commissaire aux Droits de l'homme du Conseil de l'Europe, estime que, comme toute privation de liberté, l'HDT ou l'HO ne peut être établie que par un juge et non par la seule autorité administrative, sauf en ce qui concerne les décisions provisoires prises dans une situation d’urgence[38].
Recours administratif ou associatif
Le patient peut également écrire à la Commission Des Usagers (CDU) appelé CRUQPC (Commissions des relations avec les usagers et de la qualité de la prise en charge) avant 2016 ou à la CDSP (Commission départementale de soin psychiatrique), qui sont des instances administratives, pour réclamer le respect de ses droits, et se faire aider par une association de défense des personnes psychiatrisées, ou faire appel à sa personne de confiance.
En vertu de l'article L. 3211-3 du CSP (et 432-9 du code pénal), le personnel a interdiction d'intercepter le courrier du patient, et que la loi ne prévoit aucune exception à la liberté de correspondance, y compris en chambre d'isolement.
Jurisprudence
Le tribunal de grande instance de Perpignan a condamné en 2017 le centre hospitalier Léon-Jean Grégory de Thuir à verser 5 000 euros au professeur Jean-Louis Caccomo en réparation du préjudice subi « par sa privation irrégulière de liberté » à la suite du renouvellement non conforme de son hospitalisation faisant suite à une hospitalisation sans consentement du en unité psychiatrique à la demande de Fabrice Lorente, président de l'université dans laquelle il travaillait[39].
Contrôle du placement en soins
Contrôle par le Juge des libertés et de la détention
À l'occasion d'une question prioritaire de constitutionnalité, le Conseil Constitutionnel a décidé en 2010[40] que la loi du devait être réformée et qu'il fallait instaurer un contrôle, par le juge des libertés et de la détention, des admissions en soins sans consentement car elles sont privatives de liberté.
Bénéficiaires du contrôle
Le juge des libertés est saisi à titre obligatoire uniquement pour les patients admis en soins sans consentement, qu'ils le soient sous le mode de SDT ou SDRE, et étant pris en charge en hospitalisation complète et continue. Les patients sous programme de soins n'entrent pas dans ce dispositif de contrôle judiciaire obligatoire. Ainsi, tous les patients admis en soins sans consentement en hospitalisation complète bénéficient d'un passage devant le juge des libertés et de la détention:
- Quinze jours maximum après le début des soins (la saisine du JLD doit être établie trois jours avant la fin de quinze jours)
- Quinze jours maximum après une réintégration en hospitalisation complète, par exemple un retour d'un programme de soins (la saisine du JLD doit être établie trois jours avant la fin de quinze jours)
- tous les six mois (la saisine du JLD doit être établie huit jours avant la fin des six mois)
Dépôt de la requête
La requête est déposée par le directeur de l'établissement d'accueil dans le cas de patient en SDT, par le préfet dans le cas des patients en SDRE. Pour saisir le juge des libertés et de la détention, il faut produire une requête aux fins de saisine du juge et un avis conjoint. L'avis conjoint est un certificat médical produit par deux psychiatres, dont un participe à la prise en charge du patient et un ne participant pas à cette prise en charge se prononçant sur la nécessité de poursuivre les soins en hospitalisation complète.
L'avis conjoint peut être remplacé par un avis du collège dans le cas où les patients sont en SDRE ont bénéficié d'un passage en unité pour malades difficiles pendant plus d'un an ou d'une irresponsabilité judiciaire (ces mesures doivent être datées de moins de dix ans). L'avis du collège regroupe un psychiatre et un personnel de l'équipe pluridisciplinaire participant à la prise en charge du patient et un psychiatre ne participant pas à cette prise en charge.
Audience et appel
Lors de l'audience, le juge des libertés et de la détention pourra prononcer :
- soit un maintien de la mesure d'hospitalisation complète
- soit une mainlevée de la mesure d'hospitalisation complète (immédiate ou dans les 24 heures afin de permettre la mise en place possible d'un programme de soins)
Un appel peut être formé à la suite de la décision du JLD pendant dix jours par :
- le procureur de la République. Il est d'ailleurs le seul à pouvoir exercer un effet suspensif à la décision du juge, mais seulement dans les six heures après la décision (dans ce cas la cour d'appel aura 3 jours pour statuer) ;
- le directeur de l'établissement d'accueil ou le Préfet (l'auteur de la requête aux fins de saisine du Juge des libertés et de la détention) ;
- le patient lui-même.
Lorsqu'un appel est formé dans les dix jours, la cour d'appel devra statuer dans les 12 jours suivants la demande d'appel.
Certificats établis au cours de l'hospitalisation
Les médecins qui suivent le patient doivent établir des certificats de 24h, 72h, de huitaine et de quinzaine, puis mensuels. Uniquement pour prévenir un dommage immédiat ou imminent pour le patient ou pour autrui, et seulement en dernier recours, l'isolement ou la contention peuvent être décidées par un psychiatre pour une durée limité[41]. Cette mesure implique une fiche de surveillance infirmière qui doit être remplie plusieurs fois par jour. Le patient doit être vu chaque jour par le médecin.
Le Comité européen de prévention de la torture notait dans son rapport sur sa visite en France du au , au sujet d'une unité pour malades difficiles :
« Dans les dossiers, les certificats de situation et les rapports périodiques obligatoires sont le plus souvent réduits à quelques formules stéréotypées, sans véritable examen renouvelé du malade. La dotation particulièrement faible en personnel médical, compte tenu de la sévérité des cas pris en charge, est manifestement à l'origine de cette situation, à quoi s'ajoute la faiblesse des secrétariats médicaux. »
D'après une circulaire de 1999[42] :
« les " CDHP " dans leur ensemble constatent qu'une des plus importantes difficultés rencontrées concerne les certificats mensuels justifiant le maintien d'une mesure d'hospitalisation sous contrainte : ceux-ci sont souvent trop répétitifs et peu circonstanciés dans le temps surtout lorsqu'il s'agit d'hospitalisations sans consentement de longue durée. Se pose ainsi la question de la légitimité du maintien des mesures d'hospitalisation sous contrainte concernées. »
Visites des établissements
Le préfet ou son représentant, le juge du tribunal d'instance, le président du tribunal de grande instance ou son délégué, le maire de la commune ou son représentant, et le procureur de la République ont l'obligation légale de visiter régulièrement les services de psychiatrie accueillant des patients hospitalisés sans consentement (art. L333-2 CSP). Cependant, il arrive que cette règle ne soit pas respectée :
- une circulaire du [43] note que « Les "CDHP" soulignent que leur travail compense, en règle générale, l'absence d'application de l'article 332-2 qui prévoit une visite annuelle du maire, préfet et procureur de la République dans tous les établissements visés à l'article L. 331 du CSP »
- Au sujet de l'UMD de Montfavet, le Comité européen de prévention de la torture notait dans son rapport sur sa visite en France du au [44] : « Il est enfin à relever que les procédures de contrôle prévues par la loi sont fréquemment dépourvues d'efficacité. Les visites des instances de supervision sont rares et paraissent sans répercussion pratique. »
- D'après le rapport Strohl, « La plupart des évaluations déplorent que les visites des autorités dans les établissements habilités à recevoir des personnes hospitalisées sans leur consentement, prévues à l'article L. 332-2, ne soient pas réellement effectuées »
Les suites du placement en soins
Conséquences juridiques
Les faits ayant donné lieu à l'hospitalisation sans consentement, si l'auteur est considéré par la justice comme « atteint, au moment des faits, d'un trouble psychique ou neuropsychique ayant aboli son discernement ou le contrôle de ses actes », ne font pas l'objet de sanctions pénales[45], bien qu'ils puissent donner lieu à une indemnisation de la victime par leur auteur[46]. Ces mesures médicales et administratives ne figurent pas dans le casier judiciaire. Cependant, les personnes hospitalisées sans leur consentement peuvent être inscrites au fichier HOPSY, ce qui permet à l'administration de leur accorder une attention particulière dans le cadre de certaines procédures, telles que l'instruction des demandes de port d'armes.
D'autre part, les personnes hospitalisées d'office doivent être examinées par un psychiatre agréé avant d'obtenir leur permis de conduire. Cependant, en règle générale, « À sa sortie de l'établissement, toute personne hospitalisée en raison de troubles mentaux conserve la totalité de ses droits et devoirs de citoyen, sous réserve des dispositions des articles 492 et 508 du code civil, sans que ses antécédents psychiatriques puissent lui être opposés »[47].
Évolution du mode d'hospitalisation
Suivant l'état du patient, les modes d'hospitalisations peuvent être modifiés :
- Une personne en hospitalisation libre peut être placée en SDT voire en SDRE si les circonstances l'exigent.
- De même, un placement en SDT peut évoluer en SDRE en cas de nécessité[48]. Par exemple, si le tiers demande la levée du SDT contre l'avis du médecin, ou encore en cas d'évasion du patient nécessitant le SDRE pour déclencher les recherches.
- Une personne en SDRE peut être transférée dans une unité pour malades difficiles en cas de dangerosité particulière.
- En sens inverse, une personne en SDT peut, dès que son état le permet, revenir au régime de l'hospitalisation libre sur simple décision médicale. En cas de SDRE, ce retour peut nécessiter une autorisation administrative en plus de l'avis médical.
Données épidémiologiques
Un mode d'enfermement majeur
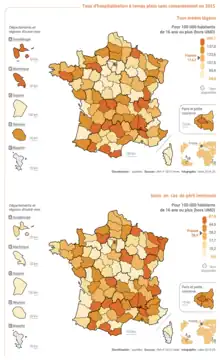
L'hospitalisation sans consentement concerne en France environ 97,55 personnes pour 100 000 habitants, soit un peu moins de 0,1 % de la population. En 2011, la seule hospitalisation à la demande d'un tiers concernait en effet 63 345 personnes[49], pour 14 577 hospitalisations d'office (SDRE)[50], dont certaines concernent les mêmes patients. En 2012, elles étaient 52 528 pour 13 361 hospitalisations d'office[51].
Ces 63 345 patients ont fait l'objet durant la même année 2011 de 65 621 hospitalisations à la demande d'un tiers[52], certains patients l'ayant été plus d'une fois. Ce chiffre est à mettre en regard du nombre total de mise sous écrous pour la même période, 84 843[53], dont 39 674 pour purger une peine, les autres, qui peuvent concerner les mêmes individus, intervenant dans le cadre d'une procédure en cours, c'est-à-dire que quand un individu est emprisonné, un autre est quasi simultanément hospitalisé sans consentement[54], la même personne passant éventuellement, parfois à des années de distance, par les deux étapes.
Comparatif
Un rapport de la Commission européenne (Central Institute of Mental Health - cf. Bibliographie pour les références et la critique) analysant les législations comparées des différents pays de la Communauté européenne concernant l'hospitalisation sans consentement montre la grande variabilité de cette mesure selon les pays. La variabilité des législations rend la comparaison difficile mais à partir des données recueillies (entre 1997 et 2000 selon les pays) il apparaît que l'on obtient les taux suivants :
- au Portugal six hospitalisations sans consentement pour 100 000 habitants, soit 3,2 % des hospitalisations psychiatriques ;
- en France 11 hospitalisations sans consentement pour 100 000 habitants, ce qui représente 12,5 % des hospitalisations psychiatriques (ou environ 100 HSC pour 100 000 habitants d'après Bernardet et Barbato, pour qui Salize a commis une erreur de calcul) ;
- en Finlande 218 hospitalisations sans consentement pour 100 000 habitants, ce qui représente 21,6 % des hospitalisations psychiatriques ;
- en Suède ce taux d'hospitalisation sans consentement atteint 30 % des hospitalisations psychiatriques.
Tendance croissante
Ce même rapport constate qu'en France il existe, depuis 1992, une tendance à l'augmentation du nombre de mesures d'hospitalisations sans consentement.
La Direction générale de la santé, qui tente d'analyser cette situation, a émis en 2004[55] plusieurs hypothèses qui pourraient expliquer cette situation :
- un recours plus fréquent aux soins psychiatriques qui se constate par la croissance de la file active des secteurs en psychiatrie ;
- le fait que les données disponibles rendent compte des mesures prises et non des patients eux-mêmes ; une personne pouvant être hospitalisée plusieurs fois de suite cette augmentation des hospitalisations sans consentement montrerait surtout que l'hospitalisation de certains patients est trop courte et qu'ils sortent avant d'être suffisamment stabilisés ;
- la précarisation sociale d'un certain nombre de patients qui influe sur leur état psychique ;
- la possibilité que certains médecins aient recours à une HDT pour s'assurer que leur patient obtienne bien une place dans des services qui manquent de place ;
- le rôle des services d'accueil des urgences (SAU) dans l'établissement des certificats d'HDT.
De plus, on parle d'une « psychiatrisation de la société » consistant par exemple à hospitaliser des personnes en situation de grande marginalité qui ont besoin d'un hébergement plutôt que de soins, ou encore à considérer comme malades des auteurs d'infractions sexuelles (rapport Strohl, § 7.1). Mais on note aussi une tendance inverse, consistant à considérer les malades mentaux comme des délinquants ou des criminels: « Nous sommes revenus deux siècles en arrière, dans des temps où on mélangeait délinquants et malades mentaux » estime Cyrille Canetti, psychiatre à la maison d'arrêt de Fleury-Mérogis[56].
Betty Brahmy, psychiatre au SMPR de Fleury-Mérogis, estime dans son rapport de 2000[57] que :
- lorsqu'un accusé souffre de troubles mentaux (dont l'intensité ne justifie pas qu'il soit considéré comme irresponsable en application de l'article 122-1 du Code pénal), les jurés d'assises sont « effarés par le tableau clinique qui leur est présenté » et peuvent en conséquence prononcer une peine lourde ;
- il est difficile pour les psychiatres de SMPR de placer leurs patients dans un hôpital psychiatrique, en raison d'une part du manque de moyen des hôpitaux, d'autre part des problèmes de sécurité et des possibilités d'évasion ;
- si un expert conclut en faveur de l'irresponsabilité pénale, il risque de retrouver la personne poursuivie comme patient dans l'hôpital où il exerce, ce qu'il ne souhaite pas forcément.
La Cour des comptes estime, dans son rapport pour l'année 2000[58], que :
« L’augmentation des hospitalisations sur la demande d’un tiers — + 45 % en 7 ans —, mériterait de faire l’objet d’investigations approfondies, afin de déterminer si le système prévu par la loi de 1990 est adapté, sous réserve que les règles soient appliquées, et s’il ne permet pas des dérives préjudiciables aux droits des personnes. »
Remises en question des procédures
Questions prioritaires de constitutionnalité
Des questions prioritaires de constitutionnalité ont été soulevées sur la conformité des procédures d'hospitalisation à l'article 66 de la Constitution :
- CA Paris, : refus de la Cour d'appel, pour défaut de caractère sérieux, de transmettre à la Cour de cassation une QPC sur l'hospitalisation à la demande d'un tiers[59].
- Conseil d'État, : transmission de la QPC par le Conseil d'État au Conseil constitutionnel[60]
- Décision du Conseil constitutionnel sur QPC no 2010-71 du [61] - Enregistrement vidéo de l'audience[62] - Observations du Groupe information asiles[63]
- Décision du Conseil constitutionnel du [64], Association Cercle de réflexion et de proposition d'actions sur la psychiatrie[65]
Lacunes dans l'information du patient
- D'après Cécile Prieur, « Le plus souvent, les patients ignorent d'ailleurs leur droit à recourir au contrôle du juge administratif ou judiciaire ». Cependant, désormais, le contrôle du Juge des Libertés et de la Détention est systématique pour les malades en soins sans consentement : la Loi de 2011 a prescrit une audience entre le 12e et le 15e jour d'hospitalisation.
- D'après Assia Boumaza et Thierry Fossier, les usagers mécontents ne croient pas ce que leur dit l'administration, le livret d'accueil est négligé par tous, la charte du malade hospitalisé est affichée mais non lue, et la CDHP est incapable de fournir une information complète.
Propositions de réforme
- Plan d'action pour le développement de la psychiatrie et la promotion de la santé mentale[66] (Philippe CLERY-MELIN, Vivianne KOVESS, Jean-Charles PASCAL, ) (p. 73-78)
- du groupe national d'évaluation de la loi du (« Commission Strohl », 1997)[67]
- Assia Boumaza, « Plaidoyer pour la "judiciarisation" du contentieux de l'hospitalisation psychiatrique », note sous CAA Paris, , n° 01PA0267, Gaz.Pal. 13 et , p. 7-14
Cet auteur est en faveur de la « judiciarisation », c'est-à-dire de la désignation du juge judiciaire, au lieu de l'administration, comme autorité compétente pour ordonner une HSC. La judiciarisation présenterait les avantages suivants :
- « l'intervention préalable du juge judiciaire à toute hospitalisation sans consentement pour s'assurer a priori du bien-fondé de la mesure au moyen d'une expertise psychiatrique »
- « l'organisation d'un débat contradictoire avec accès au dossier personnel et à la motivation de la mesure »
- l'assistance obligatoire d'un conseil
- la faculté de solliciter une contre-expertise
- la conformité du droit français :
- à l'article 66 de la Constitution[68], qui désigne l'autorité judiciaire comme « gardienne de la liberté individuelle »
- à la théorie du bloc de compétence
- à des recommandations du Conseil de l'Europe :
- recommandation no 1235, relative à la psychiatrie et aux droits de l'homme, 1994
- recommandation R(83) 2 sur la protection juridique des personnes atteintes de troubles mentaux et placées comme patients involontaires du Comité des ministres du Conseil de l'Europe,
- Le député Georges Hage a déposé le une proposition de résolution tendant à la création d'une commission d'enquête sur la progression du nombre d'internements psychiatriques en France[69] (et à l'« exploration des pistes pour la mise en place d'un système de santé mentale garantissant qualité des soins, sûreté publique et liberté individuelle »); elle a été rejetée le [70] par la commission des affaires culturelles, familiales et sociales qui a considéré que l'augmentation des HSC était surestimée et que la multiplicité des intervenants dans la procédure constituait une garantie contre les abus[71].
- Propositions de réforme de la loi du , rapport présenté par A. Lopez et I. Yeni (IGAS) et M. Valdes-Boulouque et F. Castoldi (IGSJ), [72]
- Projet de loi relatif à la prévention de la délinquance, déposé au Sénat le [73]
Mesures sécuritaires
Le , 16 organisations représentant des usages en psychiatrie, des familles, des professionnels, représentants d'usagers et de professionnels de santé, ont lancé une alerte sur la proposition d'un groupe de travail sur les missions des Agences régionales de santé (ARS), qui tendrait à transférer aux préfectures le suivi des procédures de soins sans consentement[74].
Le , l'Association des secteurs de psychiatrie en milieu pénitentiaire (ASPMP) cite Denys Robiliard, rapporteur de la mission parlementaire sur la santé mentale et l'avenir de la psychiatrie en , qui mentionne la loi du 5 juillet 2011 relative aux droits et à la protection des personnes faisant l'objet de soins psychiatriques et aux modalités de leur prise en charge, disant que malgré le caractère systématique attribué au juge dans l'hospitalisation forcée en psychiatrie, le rôle du préfet dans la procédure de soins sans consentement n'a pas été mis en cause, ce qui constitue, selon les éléments de droit fournis par les Parlements étrangers, une «exception psychiatrique française»[75].
Selon celle-ci, il y aurait risque de dérive sécuritaire et stigmatisante d'un pouvoir politique se cachant derrière les idées de démocratie sanitaire (voir usager de la santé) et de bien-être mental, tout en pratiquant le contraire[75].
Elle dénonce :
- la mesure 30 du plan national de prévention de la radicalisation de qui prévoit la mise en place d'une base de données généralisée concernant l'ensemble des personnes faisant l'objet d'une mesure de soins psychiatriques sans consentement (Hopsyweb)[75]
- l'envoi de courriers des ARS aux directeurs des hôpitaux psychiatriques leur demandant de communiquer à la préfecture le nom de tous les patients faisant l'objet d'une mesure de soins sur décision du directeur d'établissement (soins sur demande d'un tiers ou sans tiers) en [75]
- le décret no 2018-383 du autorisant le traitement de données à caractère personnel relatives au suivi des personnes en soins psychiatriques sans consentement généralisant le fichage au-delà du temps imparti aux soins sans consentement[75]
- les propositions d'un groupe de travail sur une redéfinition du périmètre d'action des ARS suggérant de remettre au préfet, de façon exclusive, la gestion du soin sans consentement au motif que «l'ensemble de ces mesures relève de la sécurité publique et non de la santé»[75]
Conclusion
La loi prévoit qu'à chaque hospitalisation, un livret explicitant les principaux termes définissant son statut administratif soit remis au patient et à sa famille. Ce livret présente également les voies de recours qui sont accessibles.
En général, les familles ne sont évidemment pas préparées à affronter la restriction de liberté que représente pour le patient et ses proches une première hospitalisation sans consentement. C'est pour cette raison que la loi prévoit dans le livret d'accueil une présentation des droits du patient et les voies de recours existantes.
Il existe également des associations de défense des patients qui demandent d'autres évolutions de l'hospitalisation sans consentement. Comme toujours, en démocratie, la loi doit arbitrer entre plusieurs points de vue parfois contradictoires :
- la liberté individuelle du patient qui est compromise, d'une part par la mesure de privation de liberté, d'autre part par les troubles mentaux qui l'affectent ;
- le souci de la famille du patient ou de ses proches de le protéger de l'arbitraire ou, au contraire, de se protéger eux-mêmes ;
- la nécessité de protéger l'ordre public ;
- le point de vue de professionnels de la psychiatrie qui ont parfois une autre "appréciation" de la situation du patient que lui-même ou sa famille.
Notes et références
- L’hospitalisation sans consentement en psychiatrie en 2010, p. 2.
- https://www.has-sante.fr/upload/docs/application/pdf/2021-04/programme_de_soins_psychiatriques_sans_consentement._guide.pdf
- Lettre de cachet
- Jacques Postel et Claude Quétel, Nouvelle histoire de la psychiatrie, , 672 p. (ISBN 978-2-10-058872-5, lire en ligne), p. 173.
- Louzoun, Législations de santé mentale en Europe, La Documentation française, 1990.
- L’Ouest-Éclair, Caen, 1er juillet 1931, [lire en ligne], p. 2
- L’Archer (Toulouse), mars 1931, [lire en ligne], p. 359
- Le congrès national de 1932 : compte-rendu sténographique, Paris, 26-28 décembre 1932, Ligue des droits de l’homme, [lire en ligne], p. 136-141, 177-178
- Loi no 2011-803 du 5 juillet 2011
- Loi no 90-527 du 27 juin 1990
- articles L3212-1 et suivants du Code de la santé publique
- articles L3213-1 et suivants du Code de la santé publique
- circulaire « Veil » no 48 DGS/SP3 du 19 juillet 1993
- Dr Bantman
- CE Brousse, 18 octobre 1989, no 75096
- Hélène Strohl et Martine Clemente, « Rapport du groupe national d’évaluation de la loi du 27 juin 1990 », Rapport n°97081 - Code de mission SA/AC/GT/950013, , p. 1-88 (lire en ligne [RTF], consulté le ).
- La composition des CHDP est régulée par la loi du 4 mars 2002, du décret no 2006-904 du 19 juillet 2006 et de la circulaire DGS/SD6C no 2005-88 du 14 février 2005
- (Delphine Chayet - Le Figaro - L'hospitalisation sous contrainte en question)
- (CE 3/12/03 CHS de Caen, no 244867)
- TA Versailles, juge des référés, Catherine K. c/ préfet des Hauts-de-Seine, 30 juin 2006
- Hospitalisation sous contrainte: loi du 5 juillet 2011 et du 27 septembre 2013
- circulaire DGS/6 C no 2000-564 du 20 novembre 2000 relative au rapport d'activité de la commission départementale des hospitalisations psychiatriques pour l'année 1999
- Articles L. 3213-1 et suivants et L. 3213-2 et suivants du Code de la santé publique
- CE, 9 novembre 2001, Deslandes, no 235247
- Circulaire DGS/SD 6 C no 2001-603 du 10 décembre 2001 relative à la motivation des arrêtés préfectoraux d'hospitalisation d'office
- Article L.3213-1 du code de la santé publique
- Article L.3213-2 du code de la santé publique
- Ces mesures provisoires ne constituaient pas une hospitalisation d'office d'après TA Paris, 30 octobre 2002, no 006413, Groupe Information Asiles, AJDA 2003, IR p. 254
- Située rue Cabanis, près de l'hôpital Sainte-Anne
- Code civil, art. 375-3.
- Code civil, art. 375-9.
- Loi no 2004-806 du 9 août 2004. Code de la santé publique, art. L. 3222-1-1.
- conditions fixées par CSP, art. L. 6312-1 à L. 6312-5.
- Code de procédure pénale, art. D. 398
- Troubles mentaux définis à l'article L. 342 du code de la santé publique
- Code de procédure pénale, art. D. 394.
- Voir par exemple CE, 1er avril 2005, Mme L., no 264627, AJDA no 22/2005, chroniques p. 1231-1234
- rapport au Comité des Ministres et à l'Assemblée Parlementaire sur sa visite en France du 5 au 21 septembre 2005
- « Tribunal de Perpignan: l’hôpital condamné pour l’internement psychiatrique forcé d'un professeur d'université », sur lindependant.fr (consulté le )
- Décision du 26 novembre 2010 du Conseil constitutionnel
- Article L3222-5-1 du CSP
- Circulaire DGS/SP 3 no 99-300 du 25 mai 1999
- Circulaire DGS/SP 3 no 99-300 du 25 mai 1999 relative au rapport d'activité de la commission départementale des hospitalisations psychiatriques pour l'année 1998
- (en) « European Committee for the Prevention of Torture and Inhuman or Degrading Treatment or Punishment (CPT) », sur coe.int (consulté le ).
- Article 122-1 du Code pénal
- Article 489-2 du Code civil
- Art. L. 3211-5 du Code de la santé publique
- Art. L. 3212-9 du Code de la santé publique
- Contrôleur des prisons, Rapport d'activité 2012, p. 343, Dalloz, Paris, 2013 (ISBN 978-2-247-12528-9).
- Contrôleur des prisons, Rapport d'activité 2012, p. 344, Dalloz, Paris, 2013 (ISBN 978-2-247-12528-9).
- Contrôleur des prisons, Rapport d'activité 2013, p. 335, Dalloz, Paris, 2014 (ISBN 978-2-247-13468-7).
- Contrôleur des prisons, Rapport d'activité 2013, p. 333, Dalloz, Paris, 2014 (ISBN 978-2-247-13468-7).
- Contrôleur des prisons, Rapport d'activité 2012, p. 341, Dalloz, Paris, 2013 (ISBN 978-2-247-12528-9).
- V. Gramont, « À propos du rapport du Contrôleur général des lieux de privation de liberté pour l'année 2012 » La Lettre de Psychiatrie Française no 224, p. 6, APF, Paris, mai 2014.
- circulaire DGS/6C no 2004/237 du 24 mai 2004
- Cité par C.Prieur, « Les prisons débordées par l'afflux de malades mentaux », Le Monde
- Rapport fait au nom de la commission d'enquête sur la situation dans les prisons françaises, Assemblée nationale, 28 juin 2000
- Rapport de la cour des comptes pour l'année 2000
- CA Paris, 4 juin 2010
- CE 24 septembre 2010, no 339110
- Décision du Conseil constitutionnel sur QPC no 2010-71 du 26 novembre 2010
- Enregistrement vidéo de l'audience
- Observations du Groupe information asiles
- Décision du Conseil constitutionnel du 20 avril 2012
- Cf. sur le site internet du Cercle de réflexion et de proposition d'actions sur la psychiatrie, le dossier de la médiatisation de cette décision
- Plan d'action pour le développement de la psychiatrie et la promotion de la santé mentale
- du groupe national d'évaluation de la loi du 27 juin 1990 (« Commission Strohl », 1997)
- « Constitution du 4 octobre 1958 », sur www.legifrance.gouv.fr (consulté le )
- proposition de résolution tendant à la création d'une commission d'enquête sur la progression du nombre d'internements psychiatriques en France
- rejetée le 12 mai 2004
- Réaction de Philippe Bernardet au rejet de la proposition Hage
- Propositions de réforme de la loi du 27 juin 1990, rapport présenté par A. Lopez et I. Yeni (IGAS) et M. Valdes-Boulouque et F. Castoldi (IGSJ), mai 2005
- Projet de loi relatif à la prévention de la délinquance, déposé au Sénat le 28 juin 2006
- « Santé Mentale - Non à l'abandon du sanitaire au sécuritaire en psychiatrie ! », sur www.santementale.fr (consulté le )
- Communiqué de l'Association des secteurs de la psychiatrie en milieu pénitentiaire (ASPMP) du 20 juillet 2018
Voir aussi
Articles connexes
- Alcoolodépendance
- Commission des citoyens pour les droits de l'homme
- Curatelle
- Déclaration de Hawaii
- Dossier médical
- Affaire Romain Dupuy
- Droit des premiers secours
- Groupe information asiles
- Hôpital psychiatrique
- Injonction thérapeutique
- Loi du 25 février 2008 relative à la rétention de sûreté et à la déclaration d'irresponsabilité pénale pour cause de trouble mental
- Pharmacopsychose
- Psychiatrie
- Psychiatrie en France
- Sauvegarde de justice
- Schizophrénie
- Trouble bipolaire
- Tutelle
- Unité pour malades difficiles
- Unité sanitaire en milieu pénitentiaire
Bibliographie
- Ballet G., La loi de 1838 devant le Sénat, 1913 (extrait du Bulletin médical du )
- Barthélémy C. Éthique de la contrainte en psychiatrie ; Info Psychiatrique 2003
- B. Bègue, « Les internés ne sont pas tous fous ! », Viva magazine,
- P. Bernardet, « Le contrôle de l'hospitalisation psychiatrique par le juge administratif de 1838 à 1998 », mémoire présenté pour l'obtention du DEA en droits de l'Homme et Libertés publiques, Université Paris X, faculté de droit, 1998
- P. Bernardet, T. Douraki, C. Vaillant, Psychiatrie, Droits de l'Homme et défense des usagers en Europe, Eres, 2002
- P. Bernardet, C. Derivery, Enfermez-les tous ! Psychiatrie, le scandale des internements abusifs, Robert Laffont, 2002
- P. Bernardet, Les Dossiers noirs de l'internement psychiatrique, Fayard, 1989, (ISBN 2-213-02393-X)
- Jean-Pierre Bouchard « Les malades mentaux dangereux, délinquants et criminels, en service psychiatrique de sûreté » Revue de la gendarmerie nationale no 171, 4e trimestre 1993, p. 11-13.
- Jean-Pierre Bouchard, Hervé Gérard « Unité pour Malades Difficiles et mouvance psychiatrique : aspects législatifs et thérapeutiques » Revue de Psychiatrie et de Psychologie Légales "Forensic" no 2, .
- A. Boumaza, Hospitalisation psychiatrique et droits de l'homme. Volume I, Le régime médico-administratif de l'hospitalisation psychiatrique, (ISBN 2-87710-160-6); Volume II, La protection de la personne malade mentale hospitalisée, (ISBN 2-87710-161-4), Paris, Ed. du CTNERHI, 2002
- A. Boumaza, T. Fossier, « Le curateur à la personne et la Commission départementale des hospitalisations psychiatriques : des institutions à parfaire », Gazette du Palais, no 18, p. 2
- L. Cadiet, Urgences psychiatriques: guide pratique, thérapeutique et juridique, Paris, ESTEM, 1997, (ISBN 2-909455-94-7)
- F. Caroli, L'hospitalisation psychiatrique. Ancienne et nouvelle loi, Paris, PUF, 1991, (ISBN 2-13-043638-2)
- C. Courtois, « Un homme, incarcéré puis interné depuis trente ans, veut retrouver sa liberté », Le Monde, , page 11
- P. Clément, La forteresse psychiatrique, Aubier, 2001, (ISBN 2-7007-2415-1)
- P. Deniker, J-P Olié, Fou, moi ? La psychiatrie hier et aujourd'hui, Paris, Odile Jacob, 1998, chap. II et III
- H. Duncker, « Soigner le délinquant sexuel en institution: l'exemple de l'Allemagne », in Bruno Gravier (sous la dir. de), Entre pression sociale et injonction légale, peut-on soigner les délinquants sexuels ?, actes du Ve séminaire du CEDEP, Montignac, 25-27 mai 1996
- Éric Favereau, « Interné à vue », Libération du
- J. Feillard, « Expertise de garde à vue. Point de vue de l'infirmerie psychiatrique près la préfecture de police (I.P.P.P.) », in La lettre de la psychiatrie française, no 147, septembre 2005
- J. Feillard, « La psychiatrie médico-légale, de l'expertise à la question des soins des malades dangereux », Journal français de psychiatrie, no19 –2003/2
- M. Godfryd, psychiatre au quotidien, Puf, 2005, (ISBN 2-13-055012-6)
- M. Godfryd, « Psychiatrie et droit européen »
- A. Graboy-Grobesco, « Les séjours psychiatriques sous contrainte et l'évolution des droits des malades », AJDA 2004, Chroniques p. 65
- F. Guilbert, Liberté individuelle et hospitalisation des malades mentaux, Librairies techniques, 1974
- C. Louzoun, D. Salas (sous la dir. de), Justice et psychiatrie: normes, responsabilité, éthique, Erès, 1997, (ISBN 2-86586-505-3)
- Jon Henley, « Doctor struck off after sending love rival to asylum », Guardian, (Relatif à l'affaire de Martial Corlouer, voir arrêt de la cour d'appel d'Agen du 5 octobre 2005, no 04/01644, arrêt de la Cour de cassation du , no de pourvoi : 03-14284 ; jugement du tribunal administratif de Bordeaux du 27 juin 2000, dossier no 99103)
- C. Louzoun, Législations de santé mentale en Europe, La Documentation française, 1990, (ISBN 2-11-002877-7)
- M. Mitrossili, B. Gravier, C. Louzoun, S. Stylianidis, M. Mitrossili, B. Gravier, « Comité Européen : Droit , Éthique et Psychiatrie » Cahiers Pollen no 11, février 2003, Santé Mentale et Droits de l’Homme en Europe, Actes des Journées d’études européennes, Athènes, 6-7 décembre 1996
- J. Palazzolo, Chambre d'isolement et contentions en psychiatrie, Masson, 2002, (ISBN 2-294-00916-9)
- H.D. Poulsen, « Review of studies on committed patients: Methodologic problems when determining the diagnostic profile »(Archive.org • Wikiwix • Archive.is • Google • Que faire ?), Nordic Journal of Psychiatry, volume 53, no 3, , pages 211 - 215
- (en) Stefan Priebe, Alli Badesconyi, Angelo Fioritti, Lars Hansson, Reinhold Kilian, Francisco Torres-Gonzales, Trevor Turner, Durk Wiersma, « Reinstitutionalisation in mental health care: comparison of data on service provision from six European countries », British Medical Journal, ;330:123-126
- C. Prieur, « Le nombre d'internements psychiatriques a fortement augmenté », Le Monde, édition du
- C. Prieur, « Les juges se prononcent a posteriori sur ces mesures privatives de liberté », Le Monde, article paru dans l'édition du
- (en) R. Porter, D. Wright (sous la dir. de), The confinement of the insane. International perspectives, 1800-1965, Cambridge University Press, 2003
- Quétel C. (présentation par), La loi de 1838 sur les aliénés, vol.1 : L'élaboration, vol.2 : l'application, Frénésie éditions, Paris, 1988
- J. Remy, « Le psychiatre qui dérange », L'Express du
- R. Riera et autres, « Rapport sur les problèmes de sécurité liés aux régimes d'hospitalisation sans consentement » (IGAS, IGPN, Inspection de la Gendarmerie nationale),
- (en) Salize HJ, Dreßing H, Peitz, Compulsory admission and involuntary treatment of mentally ill patients. Legislation and practice in EU-Member states, Mannheim, Central institute of mental Health, 2002 (version en ligne) (Critique des résultats par Philippe Bernardet, dans une lettre de septembre 2005 au député PCF Georges Hage), (Commentaires d'Angelo Barbato)
- Delphine Saubaber, « La folie sous écrou », L'Express du
- J-L Senon, C. Jonas, « Protection de la personne. Droit des patients en psychiatrie », Médecine & Droit no 71, mars-, p. 33-49
- Touchard V., Le dualisme juridictionnel en matière d'hospitalisation d'office, état des lieux, problèmes et perspectives, mémoire présenté en vue de l'obtention du Master II Droit Public Fondamental à l'Université Bordeaux IV, 2006
- Y. Tyrode, Psychiatrie légale : sociale, hospitalière, expertale, Ellipses, 1998
- Y. Tyrode, Législation en santé mentale. Tome II, Pratique médico-hospitalière, Duphar Upjohn, 1994, (ISBN 2-906065-16-1)
- Y. Tyrode, S. Bourcet, P. Margulès, J-P Vicentini, Guide médico-légal du professionnel en psychiatrie, Ellipses, 2001
- H. Vray, note sous CA Paris (1re ch., sect. B), : M. V. c. Préfecture des Hauts-de-Seine, Gazette du Palais, no 183, p. 15
- H. Vray, note sous C. Paris (1re ch., sect. B), : Mlle W. c. Agent judiciaire du Trésor et Centre hospitalier X, Gazette du Palais, no 262, p. 25
Liens externes
- Résumé de la procédure française
- Modalités de prise de décision concernant l’indication en urgence d'une hospitalisation sans consentement d'une personne présentant des troubles mentaux
- ANAES, « L'audit clinique appliqué à l'utilisation des chambres d'isolement en psychiatrie »
- Ministère de l'intérieur (1879-1881). Législation sur les aliénés et les enfants assistés
- Décret portant règlement d'administration publique pour l'application de la loi du 21 décembre 1941 relative aux hôpitaux et hospices publics
- Arrêté du 19 avril 1994 relatif à l'informatisation du suivi des personnes hospitalisées sans leur consentement en raison de troubles mentaux et au secrétariat des commissions départementales des hospitalisations psychiatriques
- Lettre DH/EO4 no 99-0273 du 26 juillet 1999 relative aux transferts des personnes détenues hospitalisées d'office
- Hospitalisation et transport des patients sans leur consentement: implications médico-juridiques en urgence de la Loi no 90-527 du 27 juin 1990
- Intégration de la Loi 2011-803 du 5 juillet 2011 relative aux droits et à la protection des personnes faisant l'objet de soins psychiatriques et aux modalités de leur prise en charge (1) dans le code de santé publique avec mise en évidence des changements apportés.
- Cercle de réflexion et de proposition d'actions sur la psychiatrie (CRPA)