Effets du cannabis sur la santé
Le cannabis issu des plantes du genre végétal Cannabis et de l'espèce botanique Cannabis sativa, a des effets psychologiques et physiologiques sur le corps humain. Les effets du cannabis sont causés notamment par les cannabinoïdes, particulièrement le tétrahydrocannabinol (mieux connu sous son acronyme THC). D'autres effets peuvent être liés au mode de consommation, selon s'il est fumé ou ingéré.

Cinq pays européens, le Canada, et treize États américains ont autorisé l'usage médical du cannabis pour traiter des cas de nausée et de douleurs, ainsi que pour atténuer les symptômes de maladies chroniques, en dépit du fait que le cannabis est toujours prohibé par le gouvernement fédéral américain.
Les effets aigus, c'est-à-dire lors de l'emprise du cannabis en font une substance dysleptique pouvant inclure l'euphorie, l'anxiété, perte temporaire de mémoire à court terme et des effets sur la circulation sanguine qui peuvent augmenter les risques de maladies cardiovasculaires et d'infarctus. À long terme, le cannabis peut aussi conduire à diverses maladies respiratoires quand il est fumé. Malgré cela, l'usage chronique n'est pas lié à des facteurs de risques cardiovasculaires, comme des niveaux de triglycérides ou de pression artérielle.
Historiquement, le lien possible entre psychose et cannabis a été longtemps débattu. Des preuves médicales récentes montent que l'utilisation de cannabis, en particulier chez les adolescents, entraîne une tendance plus élevée à des problèmes de santé mentale (psychose, schizophrénie, dépression), ainsi qu'à des troubles physiques et du développement.
Des études récentes confirment les effets nocifs à long terme du cannabis : troubles de l'humeur, addiction, décrochage scolaire[1] - [2] - [3], etc.
Effets biochimiques
La substance psychoactive la plus importante (prévalente) dans le cannabis est le delta-9-tétrahydrocannabinol (couramment noté THC, ou parfois Δ9-THC). Sur les années 1990 et 2000, le contenu moyen en THC dans le cannabis vendu dans les territoires d'Amérique du Nord aurait augmenté d'au moins environ 1 % à 3-4 %. Les plantes sélectionnées et clonées peuvent conduire à des taux de 15 % THC[4]. Un autre cannabinoïde psychoactif présent dans le cannabis est le tétrahydrocannabivarine (THCV), mais il ne se trouve qu'en faibles quantités. De plus, il existe des composés similaires contenus dans le cannabis qui n'exhibent aucune réponse psychoactive mais sont nécessaires pour fonctionner: le cannabidiol (CBD), un isomère du THC ; le cannabinol (CBN), un produit de l'oxydation du THC ; la cannabivarine (CBV), un analogue du CBN avec une chaîne différente, la cannabidivarine (CBDV), un analogue du CBD avec une chaîne différente, et l'acide cannabinolique. La manière dont ces autres composés interagissent avec le THC n'est pas complètement comprise, mais des études cliniques proposent l'hypothèse que le CBD agit comme force de compensation pour réguler la force de l'agent psychoactif, le THC. Un rapport anecdotique et non concluant affirme que le cannabis avec des ratios THC/CBD relativement élevés risquerait plus d'induire de l'anxiété que du cannabis avec de faibles ratios[5]. Il est possible que le CBD pourrait réguler le métabolisme du corps du THC en inactivant le cytochrome P450, une classe importante d’enzymes qui métabolisent les médicaments. Des expériences dans lesquelles des souris ont été traitées avec du CBD puis avec du THC ont montré que le traitement CBD était associé avec une augmentation substantielle dans les concentrations de THC dans le cerveau, le plus vraisemblablement parce qu'il réduit le taux de nettoyage du THC dans le corps[5]. Des composés cofacteurs du cannabis ont également été reliés à une baisse de la température corporelle, modulant le fonctionnement immunitaire, et la protection des cellules. L'huile essentielle de cannabis contient également beaucoup de terpénoïdes aromatiques, qui peuvent agir en synergie avec les cannabinoïdes pour produire leurs propres effets. Le THC se convertit rapidement en 11-hydroxy-THC, qui est également pharmacologiquement actif, tant et si bien que l'effet de la substance dépasse les niveaux de THC mesurables dans le sang[4].
En 1990, la découverte de récepteurs aux cannabinoïdes situés dans le cerveau et dans le corps, ainsi qu'un cannabinoïde endogène neurotransmetteur comme l'anandamide (un matériel lipidique dérivé ligand de l'acide arachidonique), suggère que l'usage du cannabis affecte le cerveau de la même manière qu'un composé naturel du cerveau. Comme la plupart des autres processus neurologiques, les effets du cannabis sur le cerveau suivent le protocole standard de signal transduction, le système électrochimique d'envoi de signaux à travers les neurones pour une réponse biologique. On sait maintenant que des récepteurs cannabinoïdes apparaissent avec des formes similaires chez la plupart des vertébrés et invertébrés, et ont une longue histoire évolutive de 500 millions d'années. Le fait que ces récepteurs aient été conservés pendant tous ce temps semble indiquer qu'ils doivent avoir un rôle basique important dans la physiologie animale. Les récepteurs aux cannabinoïdes réduisent l'activité adénylate cyclase, inhibent les canaux ioniques, et désinhibent les pompes à potassium[6].
Deux types de récepteurs aux cannabinoïdes existent (CB1 et CB2). Le récepteur CB1 se trouve principalement dans le cerveau et atténue les effets psychologiques du THC. Le récepteur CB2 se trouve de manière plus abondante dans les cellules du système immunitaire. Les cannabinoïdes agissent comme des immuno-modulateurs sur les récepteurs CB2, ce qui signifie qu'ils augmentent certaines réponses immunitaires et en diminuent d'autres. Par exemple, les cannabinoïdes non-psychotropes peuvent être utilisés comme anti-inflammatoire très efficace[5]. L'affinité des cannabinoïdes pour se lier à chacun des deux récepteurs est la même, avec seulement une légère augmentation observée avec le composé CBD dérivé de la plante se liant plus fréquemment aux récepteurs CB2. Les cannabinoïdes semblent avoir un rôle dans le contrôle par le cerveau du mouvement et de la mémoire, ainsi que de la modulation de la souffrance naturelle.
La nature du cannabis et ses propriétés de solubilité dans les graisses conduisent à une longue demi-vie d'élimination en comparaison à d'autres drogues récréatives, comme l'alcool ou le tabac. La molécule THC, et les composés apparentés, sont généralement détectables dans les tests de drogues jusqu'à environ un mois après consommation. Cette détection est possible parce que des métabolites non psychoactifs du THC sont stockés pour de longues périodes de temps dans les cellules de graisse, et cette substance a une très faible solubilité dans l'eau. Le taux d'élimination des métabolites est légèrement plus élevé chez les grands usagers en raison de la tolérance, et indique une plus grande possibilité de symptômes de sevrage à l'arrêt de la consommation arrêt de l'emploi habituel.
Effets à court-terme
Ces effets se manifestent généralement quelques minutes après l'usage (par fumée) et durent de deux à trois heures[7]. Il existe aussi des effets similaires, mais par absorption orale du cannabis (en gâteau par exemple, appelé space cake).
Les effets psychotropes du cannabis sont subjectifs. Ils varient, d'une part, selon les personnes et d'autre part, selon les moments pour une même personne. Une « fringale » est fréquemment rapportée.
La consommation de cannabis peut entrainer des "bad trips"[8], des psychoses, des dépersonnalisations et déréalisations d'intensités variables et de durées variables.
Effets à long terme
Le cannabis est un stupéfiant pouvant entraîner la dépendance et affecter la mémoire, l'intelligence et la santé mentale.
Beaucoup d'intérêt est porté aux potentiels effets à long terme que pourrait causer la consommation de cannabis, notamment concernant l'hypothèse d'une croissance des risques de schizophrénie, de troubles bipolaires et de dépression[9] - [10].
Le consensus en 2019 est que l'usage de cannabis est associé à un risque accru de schizophrénie[11] - [12] - [13].
Un lien entre la consommation de cannabis et l'augmentation du risque de développement de troubles psychotiques est démontré[14].
Le facteur de causalité entre l'usage de cannabis et le développement de ces troubles est toujours discuté[15]. Certaines études suggèrent cependant un lien de causalité direct et appellent à informer le public en conséquence[13].
La consommation quotidienne de marijuana peut accélérer la croissance des tumeurs dans les cancers de la tête et du cou liés au HPV[16].
Les utilisateurs réguliers de cannabis courent le risque de développer le syndrome d'hyperémèse cannabinoïde (CHS), caractérisé par des accès répétés de vomissements intenses. Le mécanisme derrière le CHS n'est pas bien compris et est contraire aux propriétés antiémétiques du cannabis et des cannabinoïdes. Parmi ceux qui se sont rendus à l'unité des urgences (ED) avec des vomissements répétés dans une institution aux États-Unis de 2005 à 2010, environ 6% avaient la condition[17] - [18] - [19].
Contraintes légales et politiques
Dans beaucoup d'États, la science expérimentale souffre de restrictions légales. Ceci a pour conséquence que le cannabis est souvent difficilement étudiable dans le domaine de la recherche médicale parce que les échantillons ne peuvent pas être obtenus légalement, sans l'accord du gouvernement de l'État. Le phénomène de curiosité scientifique légitime entrant en conflit avec le gouvernement (et son agenda) a été récemment illustré aux États-Unis par la confrontation entre l'Association Multidisciplinaire des études Psychédéliques (Multidisciplinary Association for Psychedelic Studies, MAPS), un groupe de recherche indépendant, et l'Institut National sur l'abus de drogues (National Institute on Drug Abuse, NIDA), une agence fédérale des États-Unis d'Amérique chargée de l'utilisation de la science pour étudier la toxicomanie. Le NIDA fonctionnant grandement sous le contrôle général du Bureau de la Politique de Contrôle des drogues (Office of National Drug Control Policy, ONDCP), un bureau de la Maison Blanche responsable pour la coordination directe de tous les aspects légaux, législatifs, scientifiques, sociaux et politiques du contrôle policier fédéral de stupéfiants.
Le cannabis qui est disponible pour des recherches aux États-Unis est cultivé à l'Université du Mississippi et uniquement contrôlé par le NIDA, qui a même un pouvoir de véto sur l'Administration de la nourriture et des drogues (Food and Drug Administration, FDA) pour définir les protocoles acceptables/acceptés. Depuis 1942, année où le cannabis disparut de la pharmacopée américaine, et où son usage médical fut prohibé, il n'existe aucune histoire légale (du point de vue de la loi fédérale) de projet de production de cannabis financé par des fonds privés. Le résultat est que le nombre de recherches sur le sujet fut très limité, vu que ceux-ci doivent utiliser le produit fournit par le NIDA, qui a été allégé pour être moins puissant, et est donc d'une qualité différente[20]. La MAPS, en conjonction avec le professeur Lyle Craker (en), docteur en sciences, directeur du Programme sur les plantes médicinales (Medicinal Plant Program) de l'Université du Massachusetts à Amherst, proposa de fournir de cannabis cultivé indépendamment d'une qualité ciblée pour des études de recherches approuvées par la FDA et se heurta à l'adversité du NIDA, de l'ONDCP, et de l'Administration pour la mise en place de la lutte contre la drogue (Drug Enforcement Administration, DEA). Ce projet, et d'autres de ce type, n'auraient, d'après la Wikipédia anglophone pratiquement aucune chance, sur un terrain légal dominé par le concept de guerre contre les drogues.
Cependant, dans d'autres États tel que le Royaume-Uni, une licence pour cultiver la marijuana n'est pratiquement qu'une affaire de bureaucratie, du même type que celles pour d'autres sujets botaniques ou scientifiques. D'où le terme de « drogue contrôlée » (« controlled drug »). Dans de tels États, beaucoup d'essais ont été pratiqués, dans des buts variés. Plus récemment, plusieurs fumeurs habitués / dépendants ont été invités à participer à des tests variés par des entreprises médicales britanniques dans le but de permettre au gouvernement du royaume de déterminer l'influence du cannabis sur la conduite d'un véhicule motorisé.
Pharmacologie
Les effets sur le système nerveux ont été décrits ainsi[21] :
- Dopamine : diminution de la densité des récepteurs D1 et D2 dans le striatum ; diminution in vitro de la libération de dopamine dans le striatum.
- Acide γ-aminobutyrique (GABA) : inhibition de la recapture du GABA dans la substance noire.
- Glutamate : diminution de la libération de glutamate dans l'hippocampe et le cervelet.
- Peptides opioïdes : augmentation de la production et de la libération.
Effets physiologiques
Certains des effets de la consommation de marijuana incluent l'augmentation du rythme cardiaque, sécheresse de la bouche, rougeurs oculaires (dilatation des vaisseaux sanguins de la conjonctive), une réduction de la pression intraoculaire, un dysfonctionnement modéré des facultés motrices et de la concentration, et une augmentation de la faim. Lors d'une électroencéphalographie, on observe des persistances d'onde alpha de fréquence légèrement plus basses que la normale[4].
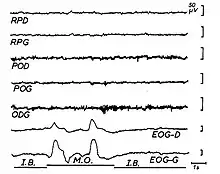
Lors d'une consommation régulière et prolongée de cannabis si elle est commencée à l’adolescence, on peut observer une altération des performances intellectuelles. Pierre Etevenon et collaborateurs ont administré oralement au Centre Hospitalier Sainte-Anne à Paris, à six psychiatres et pharmacologues, 10 mg de Delta-9 tétra-hydro-cannabinol dans de l'huile de sésame qui reconstituait la confiture de haschisch de Théophile Gautier[22] - [23]. Les sujets furent enregistrés en électroencéphalographie quantitative et vécurent des expériences euphoriques ou dysphoriques onirogènes pendant plusieurs heures, et chacun avec un vécu subjectif personnel. Leurs tracés électroencéphalographiques (EEG) présentèrent des périodes d'éveil (avec souvent de brefs mouvements et des rires) et aussi de courtes alternances de stades de tracés d'endormissement (stade 1 de sommeil avec images hypnagogiques) et de sommeil paradoxal qui est souvent accompagné d'un vécu subjectif de rêve. Cette étude peut rendre compte des intoxications liées à des doses fortes de Delta-9 tétra-hydro-cannabinol présent dans du haschich ou de la marijuana consommé en grand quantité et rapidement.
Le cannabis produit également beaucoup d'effets subjectifs, tels qu'une plus grande jouissance du goût de la nourriture et des arômes et une jouissance avancée de la musique et de la comédie. À plus hautes doses, le cannabis peut provoquer des distorsions marquées des perceptions du temps et de l'espace, de la proprioception, ainsi que des hallucinations auditives et/ou visuelles (ressemblant à un rêve éveillé), de l'ataxie du fait de l'affaiblissement sélectif de réflexes polysynaptiques, et de dépersonnalisation. La marijuana plus communément soulage les tensions et provoque des effets euphorisants. Une liste plus complète de ses effets est disponible dans l'article : cannabis médical. Les aires cérébrales à forte densité de récepteurs cannabinoïdes correspondent aux effets comportementaux produits par les cannabinoïdes.
La recherche animale a montré que le potentiel de dépendance psychologique aux cannabinoïdes existe, et inclut des symptômes de retrait en douceur. Bien que n'étant pas aussi sévère que les dépendances à l'alcool, à l'héroïne, à la cocaïne ou au tabac, l'arrêt de la marijuana est habituellement associé à des insomnies, une sensation de fatigue, une perte d'appétit, une irritabilité ou une angoisse. En 1998, un rapport gouvernemental français commissionné par le secrétaire d'État à la santé, Bernard Kouchner, et dirigé par le professeur Bernard Roques, classa les drogues d'après leur addictivité et neurotoxicité. Il plaça l'héroïne, la cocaïne et l'alcool dans les catégories les plus addictives et les plus mortelles ; les benzodiazépines, les hallucinogènes et le tabac dans la catégorie intermédiaire, et le cannabis dans la dernière.
Appareil cardio-respiratoire
Le cannabis joue un rôle très important dans la contraction de pathologies du système cardio-vasculaire et pulmonaire[24] - [25]. De plus il agit sur le système nerveux, ce qui augmente la fréquence cardiaque et peut provoquer des palpitations. Enfin, il entraîne des hypertensions artérielles en décubitus (position allongée) et des hypotensions orthostatiques. Il peut être un « déclencheur rare » d'un infarctus du myocarde[26].
D'après plusieurs études, fumer un joint de cannabis endommage le système pulmonaire autant que fumer plusieurs cigarettes à base de tabac[27] - [28].
Reproduction
Il a été montré que l'administration de hautes doses de THC aux animaux abaisse leur niveau de testostérone dans le sang, affecte la production de sperme, la mobilité et la viabilité des spermatozoïdes, affecte le cycle d’ovulation, et réduit la production d'hormones gonadotropes. Des tests ont montré que les spermatozoïdes exposés à de hauts niveaux de THC commencent à se mouvoir de manière anormale, et sont moins capables de s'attacher à un œuf de manière à le fertiliser[29]. Ceci est modéré par des rapports contradictoires selon lesquels la tolérance pourrait se développer à ces effets[4] - [30]. D'après le 1997 Merck Manual of Diagnosis and Therapy, les effets sur la fertilité dus à la consommation de cannabis seraient incertains.
Grossesse
La consommation de marijuana durant la grossesse et, en particulier durant le premier trimestre de gestation, entraîne des conséquences néfastes sur le développement cérébral du fœtus. Les conséquences possibles pour le nouveau-né sont notamment un retard mental, des troubles cognitifs et des désordres comportementaux[31].
L'exposition du fœtus au cannabis augmente le risque d'autisme chez l'enfant[32].
Les études ont également montré des retards de croissance du fœtus avec notamment une taille et un périmètre crânien inférieurs à la norme, une diminution du poids du bébé à la naissance[33].
Un syndrome apparenté au syndrome de sevrage des opiacés est parfois constaté chez les bébés exposés à la marijuana avec des tremblements subtils, des sursauts exagérés et un réflexe de Moro prononcé[33].
Syndrome cannabinoïde
Le syndrome cannabinoïde (ou hyperémèse cannabique, ou syndrome d'hyperémèse cannabinoïde en traduction de l'anglais : cannabinoid hyperemesis syndrome) peut survenir chez les consommateurs chroniques et intensifs de cannabis et se caractérise par des épisodes récurrents de douleurs abdominales ou cardiaques intenses[34], des nausées et vomissements. Les douleurs disparaissent totalement lors de la prise de bains d'eau chaude[34]. Le traitement définitif reste le sevrage.
La première description a été faite en 2004 en Australie par Allen et al.[35]. En 2009, aux États-Unis, Sontineni et al. ont proposé des critères cliniques de diagnostic[36], confirmés en 2012 par une revue de la littérature menée par Simonetto et al. portant sur 98 sujets[37]. En 2013, Fabries et al. ont également documenté ce phénomène dans une étude clinique[38].
Critères pour le diagnostic de syndrome cannabinoïde
Des critères diagnostiques ont été proposés[37] :
| Essentiel |
Consommation chronique de cannabis |
| Majeurs |
Nausées et vomissements récurrents Guérison des symptômes à l'arrêt de la consommation de cannabis Amélioration des symptômes par des douches et bains d'eau chaude Douleurs abdominales, épigastriques ou péri-ombilicales intenses Utilisation hebdomadaire de cannabis |
| Mineurs |
Normalité des examens biologiques, radiographiques et endoscopiques Âge inférieur à 50 ans Amaigrissement supérieur à 5 kg Prédominance matinale des symptômes Absence de troubles du transit |
Santé mentale
Effets négatifs
Une étude publiée dans PNAS[39] apporte des données fiables concernant les effets de la consommation du cannabis sur l'intelligence. En effet, les chercheurs ont mesuré l'impact d'une forte consommation en jeune âge sur le quotient intellectuel (QI) à l'âge de 38 ans. Ils ont noté une baisse de leur performance à un test de QI, proportionnelle à l'intensité de leur consommation[40].
Un effet perturbateur des composants du cannabis sur les neurones, pouvant jouer un rôle majeur dans le développement du cerveau, notamment au temps de l’adolescence, a été mis en évidence : les endo-cannabinoïdes (produits naturellement par l’organisme) et les exo-cannabinoïdes (comme ceux du cannabis) induisent une contractilité des neurones (par action de l’actomyosine) qui façonne à la fois leur morphologie et leur croissance, pouvant conduire à un remodelage morphologique de large ampleur des neurones et à des modifications durables de leur schéma de croissance, qui perturbe la façon dont ils se développent et s’interconnectent. Ces modifications pourraient aussi être impliquées dans l’activité fonctionnelle et les pathologies de la connectivité synaptique, telles que les troubles psychotiques qui se manifestent chez les adolescents prédisposés consommant du cannabis[41] - [42].
Risque du cannabis pour la conduite routière
La conduite sous l’emprise du cannabis double le risque d’être responsable d’un accident mortel[43].
Le doublement du risque est dû aux effets du cannabis : baisse de la vigilance, mauvaise coordination, allongement du temps de réaction et diminution des facultés visuelles et auditives[43].
Le cocktail cannabis/alcool multiplie par 29 le risque de causer un accident mortel[43].
Aux États-Unis, pendant l'épidémie de covid-19 il a été observé dans les accidents que les cannabinoïdes sont présents chez 31,2% des usagers, et en particulier chez 32,7% des conducteurs et 31,0% des piétons. Sur cette période, les cannabinoïdes sont plus présents que l'alcool. En réalité, 64,7% des conducteurs étaient positifs à au moins une drogue[44].
Notes et références
- (en) Nora D. Volkow, M.D., Ruben D. Baler, Ph.D., Wilson M. Compton, M.D., and Susan R.B. Weiss, Ph.D., « Adverse Health Effects of Marijuana Use », The New England Journal of Medicine, no 370, , p. 2219-2227 (lire en ligne)
- « Cannabis : une consommation régulière réduit les chances de finir sa scolarité », sur Pourquoi Docteur,
- « Cannabis : les effets sur le long terme désormais connus », sur Pourquoi Docteur,
- (en) Principles of Medical Pharmacology, 6e édition, H.K. Kalant & W.H.E. Roschlau, 1998, pages 373-375.
- (en) J.E. Joy, S. J. Watson, Jr. et J.A. Benson, Jr., Marijuana and Medicine : Assessing The Science Base, National Academies Press (États-Unis), (lire en ligne).
- « Action des cannabinoïdes », sur https://cannabiscerveauetdependance.wordpress.com/, .
- http://www.dasc.sa.gov.au/site/page.cfm?u=128
- « Peut-on faire un bad trip avec du cannabis ? - Drogues Info Service », sur Drogues-Info-Service (consulté le )
- Koethe D Leweke FM, « Cannabis and psychiatric disorders: it is not only addiction », Addict Biol, vol. 13, no 2, , p. 264–75 (DOI 10.1111/j.1369-1600.2008.00106.x)
- (en) Rubino T, Parolaro D, « Long lasting consequences of cannabis exposure in adolescence », Mol Cell Endocrinol., vol. 286, nos 1-2 Suppl 1, , S108–13 (DOI 10.1016/j.mce.2008.02.003)
- (en) M. R. Munafò, S. Zammit, G. Davey Smith et J. Bowden, « Assessing causality in associations between cannabis use and schizophrenia risk: a two-sample Mendelian randomization study », Psychological Medicine, vol. 47, no 5, , p. 971–980 (ISSN 0033-2917 et 1469-8978, DOI 10.1017/S0033291716003172, lire en ligne, consulté le ).
- (en) Tomáš Paus, Zdenka Pausova, George Davey Smith et Gunter Schumann, « Early Cannabis Use, Polygenic Risk Score for Schizophrenia and Brain Maturation in Adolescence », JAMA Psychiatry, vol. 72, no 10, , p. 1002–1011 (ISSN 2168-622X, DOI 10.1001/jamapsychiatry.2015.1131, lire en ligne, consulté le ).
- (en) M. V. Holmes, G. Paré, N. Sattar et J. P. Pell, « Cannabis use and risk of schizophrenia: a Mendelian randomization study », Molecular Psychiatry, vol. 23, no 5, , p. 1287–1292 (ISSN 1476-5578, DOI 10.1038/mp.2016.252, lire en ligne, consulté le ).
- (en) Jim van Os, Bart Rutten, Philippe Delespaul et Sinan Guloksuz, « 20.4 Examining the association between cannabis use and psychosis across the spectra of exposure and phenotype », Schizophrenia Bulletin, vol. 45, no Supplement_2, , S122–S123 (ISSN 0586-7614, DOI 10.1093/schbul/sbz022.083, lire en ligne, consulté le ).
- (en) DeLisi Le, « The effect of cannabis on the brain: can it cause brain anomalies that lead to increased risk for schizophrenia? », Curr Opin Psychiatry, vol. 21, no 2, , p. 140–50 (DOI 10.1097/YCO.0b013e3282f51266).
- (en) « New research: Cannabis accelerates growth of a common cancer », sur Futurism (consulté le )
- « Cannabinoid Hyperemesis: A Case Series of 98 Patients - PMC »
- (en-US) « California Medical Marijuana | CaliforniaCannabis.org », sur California Cannabis Information Portal (consulté le )
- « Cannabinoid hyperemesis syndrome »
- (en)[PDF] Lyle E. Craker, Ph.D. v. U.S. Drug Enforcement Administration, Docket No. 05-16, 8 mai 2006, 8-27 PDF
- (es) Ramos Atance, « Sistema cannabinoide endógeno: ligandos y receptores acoplados a mecanismos de transducción de señales », Instituto Universitario de Drogodependencias, Departamento de Bioquímica y Biología Molecular, acultad de Medicina, Universidad Complutense, vol. 12, no 2, , p. 59-81 (ISSN 0214-4840)
- P. Deniker, J.R. Boissier, P. Etevenon, D. Ginestet, P. Peron-Magnan, G. Verdeaux. Étude de pharmacologie clinique du Delta-9 tétra-hydro-cannabinol chez des sujets volontaires sains avec contrôle polygraphique, Thérapie, 185-200, 29, 1974.
- P. Etevenon. Effects of cannabis on human EEG, Adv. Biosci., 22-23, 659-663, 1978.
- (en) Aldington S, Williams M, Nowitz M, Weatherall M, Pritchard A, McNaughton A, Robinson G, Beasley R. « Effects of cannabis on pulmonary structure, function and symptoms » Thorax 2007 Dec;62(12):1058-63. DOI 10.1136/thx.2006.077081
- (en) Hall W, Degenhardt L. « Adverse health effects of non-medical cannabis use » Lancet 2009;374(9698):1383-91. DOI 10.1016/S0140-6736(09)61037-0
- (en) Mittleman MA, Lewis RA, Maclure M, Sherwood JB, Muller JE. « Triggering myocardial infarction by marijuana » Circulation 2001;103(23):2805-9.
- Institut national du cancer (France), « Risque de cancer et cannabis », .
- « Pire que la cigarette », sur Radio-Canada, .
- H. Schuel et al., « Evidence that anandamide-signaling regulates human sperm functions required for fertilization », Molecular Reproduction and Development, vol. 63, no 3, , p. 376-387 (lire en ligne).
- W. Hall et N. Solowij, « Adverse Effects of Cannabis », The Lancet, vol. 352, , p. 1611-6.
- « Surtout pas de cannabis pendant la grossesse ! », sur E-Santé (consulté le )
- « Etude : la consommation de cannabis pendant la grossesse associée à l'autisme », sur Newsweed, (consulté le )
- « Effet de la consommation abusive de marijuana (ou cannabis) et d’alcool sur la femme enceinte, le fœtus, et le jeune enfant. », Flash addiction, Collège romand de médecine de l’addiction, no 6, (lire en ligne)
- Laurent Karila et William Lowenstein, Tous addicts, et après ?, Paris, Flammarion, , 363 p. (ISBN 978-2-08-139618-0), p.126
- (en) Allen JH. et al. « Cannabinoid hyperemesis: cyclical hyperemesis in association with chronic cannabis abuse » Gut 2004;53(11):1566-70.
- (en) Sontineni SP. et al. « Cannabinoid hyperemesis syndrome: clinical diagnosis of an underrecognised manifestation of chronic cannabis abuse » World J Gastroenterol. 2009;15(10):1264-6.
- (en) Simonetto DA. et al. « Cannabinoid hyperemesis: a case series of 98 patients » Mayo Clin Proc. 2012;87(2):114-9.
- (en) Fabries P. et al. « Syndrome cannabinoïde [Cannabinoid hyperemesis syndrome] » Presse Med. 2013;42(11):1531-3. DOI 10.1016/j.lpm.2012.11.013
- http://www.pnas.org/content/early/2012/08/22/1206820109.abstract
- Une étude expose les effets du cannabis sur l'intelligence, lapresse.ca, 27 août 2012
- « Effet du cannabis sur le cerveau : une avancée majeure », sur www.espci.fr,
- Alexandre B Roland, Ana Ricobaraza, Damien Carrel, Benjamin M Jordan, Felix Rico, Anne C Simon, Marie Humbert-Claude, Jeremy Ferrier, Maureen H McFadden, Simon Scheuring, Zsolt Lenkei, « Cannabinoid-induced actomyosin contractility shapes neuronal morphology and growth », eLife, no 03159, (lire en ligne)
- « La drogue et la conduite », sur Sécurité Routière (consulté le ).
- https://rosap.ntl.bts.gov/view/dot/50941/dot_50941_DS1.pdf