Acromégalie
L'acromégalie (du grec ἄκρος (akros) « haut » ou « extrême » et de μεγάλος megalos « grand » — agrandissement des extrémités) est un trouble hormonal qui provoque une augmentation anormale de la taille des pieds et des mains et une déformation du visage, y compris à l'âge adulte[1]. La maladie est parfois aussi nommée maladie de Pierre Marie (d'après le nom du médecin l'ayant décrite)[2]. L'acromégalie est presque toujours induite par une tumeur bénigne de l'hypophyse qui provoque une hypersécrétion d'hormone de croissance[3]. L'hypersécrétion concerne parfois aussi une seconde hormone (la prolactine), qui contrôle la croissance des glandes mammaires, la sécrétion de lait et la fertilité.
La tumeur est généralement un adénome hypophysaire, dérivée des somatotrophes (un type distinct de cellules qui produit de la GH)[2].
| Médicament | Octréotide, pegvisomant et bromocriptine |
|---|---|
| Spécialité | Endocrinologie |
| CIM-10 | E22.0 |
|---|---|
| CIM-9 | 253.0 |
| OMIM | 102200 |
| DiseasesDB | 114 |
| MedlinePlus | 000321 |
| eMedicine | 116366 |
| MeSH | D000172 |
| Patient UK | Acromegaly-pro |
![]() Mise en garde médicale
Mise en garde médicale

Son évolution très lente retarde souvent le diagnostic. La charge hormonale soumet durement l'organisme et provoque donc une grande fatigue. Le visage est très atteint par une dysmorphie. Les femmes sont un peu plus touchées que les hommes ; toutes les populations sont également touchées. Sans traitement approprié, la diminution de l'espérance de vie est environ d'une décennie[2].
L'excès d'hormone de croissance peut provoquer[1] :
- diabète ;
- hypertension artérielle ;
- cyphose cervico-dorsale avec saillie du sternum ;
- augmentation du tour de tête avec saillie des sourcils et de la mâchoire inférieure ;
- épaississement des tissus mous des poignets, mains et pieds (signe précoce) et augmentation de taille des mains et de pointure des pieds (y compris à l'âge adulte) ;
- troubles oculaires (une compression du chiasma optique conduit à une perte de vision dans les champs visuels externes)[4] ;
- arthrite et syndrome du canal carpien ;
- croissance de l'espacement entre les dents ;
- insuffisance cardiaque (problème médical majeur).
L'acromégalie touche principalement les adultes d'âge moyen. Elle peut entraîner une maladie sérieuse et une mort prématurée. Les symptômes insidieux et une progression lente rendent l'affection difficile à détecter aux stades précoces. Elle passe fréquemment inaperçue pendant de nombreuses années.
Causes
- L'acromégalie est le plus souvent (environ 90 % des cas) causée par une tumeur bénigne sur l'hypophyse[3]. Dans le cerveau, cette tumeur conduit la glande hypophyse à produire un excès d'hormone de croissance (growth hormone soit GH en anglais)[1].
- Très rarement (moins de 1 % des cas), l'« hyperactivité » de l'hypophyse vient d'un mauvais contrôle de cette glande par hypothalamus[2].
- Encore plus rarement, une tumeur apparue dans n'importe quel endroit du corps (poumons, pancréas, reins ou ovaires le plus souvent) produit anormalement de la GHRH (en plus de celle produit par hypothalamus). Cette hormone GHRH suractive alors l'hypophyse en lui faisant produire un excès d'hormone de croissance[2].
- Il existe des prédispositions génétiques : dans des formes familiales ou sporadiques ont été repérées des mutations sur les gènes AIP (en)[5], MEN1, PRKAR1A, CDKN1B, CDKN2C[6] ou GPR101[7].
Épidémiologie
Environ une personne sur 15 000 à 25 000 est touchée[2].
Incidence : 3 à 5 nouveaux cas par an et par million d'habitants (de une personne touchée sur 15 000 à une sur 25 000)[2]. Néanmoins, de nombreux cas ne sont pas encore diagnostiqués et n'entrent pas dans ces chiffres. Les signes apparaissent sur des périodes longues, s'étalant sur plusieurs années, entraînant un retard de diagnostic de 7 à 10 ans[8].
Symptômes
Variant selon l’âge auquel la maladie se déclare, ils sont liés à la présence d’une tumeur source d’hormones de croissance.
Ils touchent entre autres les os, les muscles, le métabolisme des glucides et des graisses…
Acromégalie apparaissant avant la puberté
Chez l’enfant, l’excès d’hormone de croissance s’accompagne d’une croissance excessive et rapide de l’ensemble du corps. On parle alors d’acromégalo-gigantisme. Le premier signe est une taille anormalement grande, plus de 2 mètres pour le garçon en fin d'adolescence. Des complications cardiovasculaires et douleurs aux articulations sont aussi possibles.
Acromégalie apparaissant après la puberté
Chez l’adulte, les symptômes peuvent être liés à l’excès d’hormone de croissance et/ou à l’adénome hypophysaire lui-même (compression par la tumeur bénigne).
Parfois, ce sont des douleurs au dos (rachialgies) et aux articulations (arthralgies) qui touchent 2 malades sur 3, pouvant être très invalidantes lorsqu’elles concernent les doigts.
Les manifestations liées à l’excès d’hormone de croissance
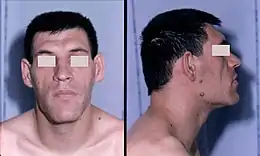
Elles n'apparaissent que très progressivement ; le malade et son entourage ne se rendent donc pas facilement compte de l'acromégalie. Souvent, les changements sont plus évidents en comparant la personne avec d’anciennes photos d'elle. Les mains et les pieds s’élargissent, le crâne s’épaissit. Chaussures, bagues et bracelets ou chapeaux deviennent trop petits.
Le visage prend un aspect typique :
- élargissement du nez ;
- front semblant large bas, arcades sourcilières et pommettes saillantes ;
- lèvres épaissies ;
- menton saillant en avant (prognathe) ;
- dents écartées ;
- voix rauque et grave.
Des douleurs au dos (rachialgies) et aux articulations (arthralgies) touchent 2 malades sur 3. Ces douleurs sont parfois très invalidantes quand elles concernent les doigts.
D’autres manifestations sont :
- une fatigue prononcée ;
- des déformations osseuses (scoliose, saillie du sternum)[9] ;
- un gain de poids parfois important ;
- l’apparition d’un syndrome du canal carpien (40 à 50 % des cas) ;
- une baisse de l’audition ;
- ronflements nocturnes avec des apnées du sommeil (jusqu’à 60 % des cas) ;
- un diabète.
De plus, l’hormone de croissance a des effets :
- sur la peau :
- vieillissement accéléré,
- transpiration augmentée ;
- sur les muscles :
- augmentation du volume ;
- sur les organes internes :
- augmentation du volume du foie (hépatomégalie),
- augmentation du volume de la thyroïde (ce qui provoque un goitre),
- augmentation du volume du cœur (cardiomégalie).
La cardiomégalie est une complication fréquente (70 à 80 %) potentiellement grave. Un cœur trop gros fonctionne mal et le corps risque alors de ne plus être oxygéné, particulièrement lors d’un effort. Les malades sont souvent essoufflés (insuffisance cardiaque) et souffrent d’hypertension artérielle dans 35 % des cas. À long terme, le cœur, les vaisseaux et les reins sont affaiblis ; c'est parfois seulement à ce stade que la maladie est diagnostiquée.
Les manifestations liées à la tumeur
Le développement d’un adénome dans l’hypophyse exerce une pression sur le cerveau et peut être à l’origine d’un certain nombre de symptômes :
- maux de tête (céphalées) résistants aux traitements ;
- vision altérée ;
- diminution de la production de certaines hormones.
La production insuffisante de certaines hormones hypophysaires peut amener à une moindre production d’hormones produites par la thyroïde (hypothyroïdie) et par les glandes surrénales (insuffisance surrénale).
L’hypothyroïdie se manifeste généralement par :
- une diminution du rythme cardiaque, du transit intestinal (constipation), des capacités intellectuelles ;
- une prise de poids ;
- une fatigue ;
- une frilosité ;
- des signes dépressifs.
L’insuffisance surrénale entraîne généralement :
- une fatigue ;
- une perte d’appétit ;
- une diminution de la tension artérielle ;
- une pâleur de la peau ;
- une diminution de la pilosité au niveau des aisselles et du pubis.
Par ailleurs, une diminution du taux d’hormones sexuelles peut également être observée. Chez les femmes, cette diminution peut se manifester par des troubles des règles (aménorrhée, allongement du cycle…). Chez les hommes, cette diminution peut se manifester par une impuissance et une infertilité.
Aussi bien chez les hommes que chez les femmes, ces différents troubles hormonaux sont souvent responsables d’une baisse de la libido.
Dépistage
Le diagnostic est souvent posé très tard, entre 4 et 10 ans après les premiers symptômes et la plupart du temps autour de 40 ans, alors qu’il peut être effectué dès l’apparition de ces premiers symptômes auprès d’un endocrinologue.
Le diagnostic de l’acromégalie se fait grâce à un test sanguin qui mesure notamment le taux d’hormone de croissance. Cette hormone est sécrétée de manière irrégulière par l’organisme, le test sanguin doit donc être réalisé plusieurs fois, à intervalles différents, pour établir un diagnostic définitif.
Traitement
Le traitement contre l’acromégalie vise à stopper / ralentir la progression de la tumeur, en diminuer le volume, normaliser le taux d’hormones de croissance et soulager les symptômes.
Traitement des adénomes hypophysaires
Il reste le traitement de première intention dans un nombre important de cas. Un certain nombre de lésions ne peuvent en effet pas être traitées de façon médicale. Dans ces cas exceptionnels d’adénomes géants, le traitement consiste en une chirurgie transfrontale[1]. Dans la plupart des cas la chirurgie transsphénoïdale — consistant à atteindre le cerveau en passant par les voies nasales et l'os sphénoïde — permet une exérèse avec succès. Le taux de succès varie en fonction de la taille et du caractère invasif de l’adénome.
Voie d’abord trans-crânienne ptérionale
Elle nécessite la taille d’un volet crânien de trépanation, l’ouverture de la dure-mère. La région opto-chiasmatique est alors découverte et l’adénome est abordé par son pôle supérieur entre les deux nerfs optiques latéralement et le chiasma optique en arrière[10].
Actuellement elle n’est plus utilisée que dans de rares cas d’adénome présentant des expansions extra-sellaires inaccessibles à la voie trans-sphénoïdale (latérale vers le lobe temporal ou en arrière vers le clivus) ou dont l’expansion supra-sellaire est séparée de la portion intra-sellaire par un collet rétréci (tumeur en bissac). Les complications de cette chirurgie crânienne consistent en diabète insipide, perte de vision, lésion de l’hypothalamus, hémorragie, méningite, épilepsie.
Voie d’abord trans-sphénoïdale
Cette voie sous-labiale ou trans-nasale rhinoseptale trans-sphénoïdale est réalisée sous contrôle télévisé des instruments par amplificateur de brillance. L’adénome est abordé par son pôle inférieur et enlevé sélectivement sous microscope opératoire. Les complications de la voie trans-sphénoïdale (diabète insipide, infection, fuite de LCR) sont plus rares que la voie crânienne et il n’y a pratiquement pas de complication à caractère esthétique (sauf parfois une chute de la pointe du nez). La voie trans-sphénoïdale est indiquée dans la grande majorité des adénomes hypophysaires.
Taux de réussite
Le succès chirurgical dépend de nombreux facteurs, dont le siège de l'adénome, son volume et son caractère invasif.
- Le syndrome de masse : la décompression de structures opto-chiasmatique est obtenue dans tous les cas sauf de rares exceptions, il en résulte une résolution plus ou moins complète des troubles visuels.
- Le syndrome hormonal (hypersécrétion de GH, de Prolactine et d’ACTH) : selon les cas, est guéri dans plus de 90 % des microadénomes. Dans les macroadénomes non-invasifs le taux de succès est voisin de 75 %. En cas d’adénomes envahissants le taux de succès n’est plus que de 25 % environ.
Médicaments
Plusieurs médicaments diminuent le taux d’hormone de croissance. Ils sont utilisés en association avec la chirurgie et/ou la radiothérapie, notamment quand l’ablation de la tumeur a été incomplète.
- Les analogues de la somatostatine (inhibant la sécrétion d’hormone de croissance) et notamment l’octréotide et le lanréotide ; ils normalisent le taux d’hormone de croissance chez environ deux tiers des personnes traitées ; après 6 mois de traitement, ils entraînent en outre une réduction du volume de l'adénome.
- Les « dopaminergiques », comme la bromocriptine (Parlodel), surtout utilisés en cas de production excessive de prolactine. Ils diminuent légèrement la sécrétion de l’hormone de croissance par la tumeur.
- Le pegvisomant, empêchant l’hormone de croissance d’agir, en cas d’échec de la chirurgie, de la radiothérapie, ou en raison d’une mauvaise tolérance ou de l’échec du traitement par les analogues de la somatostatine.
Radiothérapie
La radiothérapie consiste à utiliser des rayons pour détruire les cellules visées. C’est un traitement totalement indolore qui nécessite une trentaine de séances de 15 minutes, généralement réparties sur six semaines.
Ce traitement est particulièrement utilisé pour éviter les résidus de tumeur pouvant subsister après une opération de chirurgie. Parmi les effets secondaires, peut survenir une destruction de l’hypophyse à proximité de l’adénome, ce qui peut conduire progressivement à une insuffisance hormonale. Elle n’est donc proposée qu’en complément du traitement chirurgical et/ou des médicaments, sauf dans des cas exceptionnels.
Il est aussi possible de bénéficier d’irradiations plus localisées, ce qui diminue aussi le risque de complications[11].
Patients célèbres atteints de la maladie
- André the Giant[12], Big Show, The Great Khali[13] et Maurice Tillet[14], catcheurs.
- Cornelius Magrath
- Richard Kiel, acteur et producteur[15].
- Georges Palante, philosophe[16].
- Matthew McGrory, acteur[17].
- Rondo Hatton, acteur[18].
- Antônio Silva, pratiquant d'arts martiaux mixtes[19].
- Carel Struycken, acteur[20].
- Probablement, le personnage biblique de Goliath[21].
- Salvatore Baccaro, acteur[22].
- Nikolay Valuev, boxeur, serait atteint d'acromégalie[23].
- Paul Benedict, acteur[24].
- François Merlin, dit Cripure, personnage principal du roman Le sang noir, de Louis Guilloux.
Association à d'autres manifestations
Deux syndromes complexes incluent une acromégalie, accompagnée alors de multiples autres tumeurs (« néoplasie endocrinienne multiple de type 1 »)[2] :
Notes et références
- « L'acromégalie et le gigantisme », sur www.doctissimo.fr (consulté le ).
- Encyclopédie Orphanet http://www.orpha.net/data/patho/Pub/fr/Acromegalie-FRfrPub408.pdf.
- « adénome hypophysaire », sur www.news-medical.net (consulté le ).
- Encyclopédie Vulgaris Médical : Acromégalie
- (en) Beckers A, Aaltonen LA, Daly AF, Karhu A, « Familial isolated pituitary adenomas (FIPA) and the pituitary adenoma predisposition due to mutations in the aryl hydrocarbon receptor interacting protein (AIP) gene » Endocr Rev. 2013;34:239-277.
- Stratakis CA, Tichomirowa MA, Boikos S et al. « The role of germline AIP, MEN1, PRKAR1A, CDKN1B and CDKN2C mutations in causing pituitary adenomas in a large cohort of children, adolescents, and patients with genetic syndromes » Clin Genet. 2010;78:457-463.
- (en) Trivellin G, Daly AF, Faucz FR et al. « Gigantism and acromegaly due to Xq26 microduplications and GPR101 mutation » N Engl J Med. 2014;371:2363-2374.
- « Qu’est-ce que l’acromégalie ? » (consulté le ).
- « Dictionnaire médical de l'Académie de Médecine », sur academie-medecine.fr (consulté le ).
- (en) Chaddad-Neto F, Campos Filho JM, Dória-Netto HL, Faria MH, Ribas GC, Oliveira E, « The pterional craniotomy: tips and tricks », Arq Neuropsiquiatr, vol. 70, no 9, , p. 727-32. (PMID 22990732, lire en ligne [html]).
- « Orphanet: Acromégalie », sur www.orpha.net (consulté le ).
- « André le géant », sur catchinfomatch.e-monsite.com (consulté le ).
- (en) Alon Harish, « WWE Star Wrestler Great Khali Growth-Inducing Tumor Removed », sur abcNEWS.go.com, (consulté le ).
- (en) « Maurice Tillet ».
- « L'Acromégalie est un trouble hormonal - Le transport des médicaments facilité », sur /www.communique-de-presse-gratuit.com, (consulté le ).
- « De Palante à Cripure: Louis Guilloux », sur www.culturesfrance.com (consulté le ).
- « Tarantula », sur cinecinema.zeblog.com (consulté le ).
- (en) Michael R. Pitts, Horror film stars, McFarland, 2002, page 187.
- (en) « Antonio Silva To Appeal Drug Test Results », sur MMAWeekly.com, (consulté le ).
- « Fiche biographique de Carel Struckyen », sur fiches.lexpress.fr (consulté le ).
- (en) Malcolm Gladwell, The unheard story of David and Goliath, http://www.ted.com/talks/malcolm_gladwell_the_unheard_story_of_david_and_goliath.html.
- « Biographie de Salvatore Baccaro », sur IMDB.
- Lionel Froissart, « Du lourd pour Valuev », liberation.fr, 7 novembre 2009 (consulté le 5 septembre 2017).
- Times Staff And Wire Reports, « Paul Benedict dies at 70; actor from 'The Jeffersons' and 'Sesame Street' », Los Angeles Times, (lire en ligne, consulté le )