Schistosoma haematobium
Schistosoma haematobium est un ver plat parasite, appartenant à l’embranchement des Plathelminthes (vers plats non segmentés), à la classe des Trématodes (appareil digestif avec cæcum), à l’ordre des Strigeatida (ventouses ventrale et buccale), à la famille des Schistosomatidés (cercaires libres) et enfin au genre Schistosoma, car l’hôte définitif est un mammifère. Schistosoma haematobium est un petit schistosome dont les femelles pondent leurs œufs dans les capillaires du plexus veineux péri-vésical déterminant la bilharziose vésicale, qui est décrit comme facteur de risque d'adénocarcinome de la vessie. 112 millions de personnes seraient infectées par ce ver hématophage à travers le monde, dont 80 millions sous sa forme morbide, causant 150 000 décès par an[1].
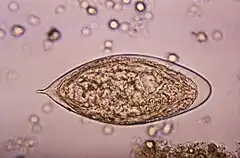
Il est responsable de la bilharziose sous sa forme urogénitale.
Répartition géographique
On le retrouve dans les zones tropicales et subtropicales (Afrique et Moyen-Orient essentiellement). Il a également été signalé en Corse, dans la rivière Cavo, à proximité de Porto-Vecchio[2] et récemment on en a détecté dans le fleuve Solenzara[3].
Morphologie
Le mâle, foliacé mais roulé en gouttière longitudinale, est blanchâtre et long de 10 à 15 mm ; la femelle est filiforme, sombre, et mesure 20 mm. Tous deux portent deux petites ventouses antérieures.
Biologie
Le couple monogame, femelle logée dans la gouttière du mâle, vit dans le système porte. La femelle gravide (prête à pondre) migre vers le plexus veineux péri-vésical, s'y bloque et pond des œufs caractéristiques, sans clapet mais à éperon terminal, ovales allongés de 150 sur 50 microns ; ces œufs se déplacent à travers les tissus et gagnent la lumière vésicale, avant d'être éliminés avec les urines et d'arriver dans l'eau où le cycle se poursuivra. Sorti de l’œuf, le miracidium pénètre dans un gastéropode aquatique du genre Bulin (hôte intermédiaire), d'où sortiront les furcocercaires infectieuses. L'infestation humaine se fait de manière active, par voie trans-cutanée à l'occasion d'un bain, et le cycle se boucle quand les jeunes schistosomes, après un périple organique compliqué, deviennent adultes dans les veines du foie, s'accouplent et remonte le système porte.
Clinique
Les hématuries de la période d'état ainsi que les complications rénales et génitales de la période chronique dominent la clinique de la bilharziose vésicale. Il faudra toutefois savoir les dépister sous une symptomatologie dont la discrétion masque habituellement la gravité réelle de l'affection.
L'infestation passe souvent inaperçue, la traversée des téguments par les furcocercaires infectieuses donnant exceptionnellement un tableau typique de "dermatite des nageurs".
La période d'invasion, pendant le périple vasculaire des larves et leur évolution vers l'adulte, est très longue (de 3 mois à 1 ou 2 ans après le bain infectant) et paucisymptomatique : léger état fébrile à clocher vespéral, petits troubles allergiques, respiratoires et intestinaux. Un signe d'alerte : l'éosinophilie croissante atteignant bientôt 70 à 80 %.
La période d'état ou de l'hématurie commence par des signes d'irritation vésicale : envies fréquentes, pollakiurie, brûlures urétrales, douleurs vésicales. Les urines sont floconneuses (nubecula).
Puis apparait l'hématurie, microscopique, discrète, terminale, augmentée par la fatigue, les excès et les épices ; plus tard elle devient totale, par poussée de quelques jours, avec caillots[4].
L'examen microscopique des urines révèle les hématies et les œufs caractéristiques, surtout dans les nubecula ; l'examen du sang montre une éosinophilie revenue vers 30 ou même 20 % ; la cystoscopie montre des aspects caractéristiques.
L'évolution en pays d'endémie se fait vers les complications :
- vésicales avec sclérose et calcifications ;
- rénales avec hydronéphrose, pyélonéphrite et décompensation rénale ;
- génitales atteignant 30 % des malades et conduisant à l'impuissance chez l'homme et l'infertilité chez la femme.
En revanche, les lésions spléniques ou hépatiques sont l'exception.
Diagnostic
Les constatations cliniques dirigent vers les examens complémentaires suivants :
- examen des urines, avec épreuve des trois verres révélant l'hématurie terminale, recherche microscopique des œufs dans le culot de centrifugation du 3e verre ou test d'éclosion miracidienne ;
- cytoscopie montrant au début les grains miliaires jaune brillant à l'aspect de sable mouillé sur la muqueuse saine (œufs) puis des plaques jaunes entourées d'un halo inflammatoire (coalescence des œufs) et enfin des bilharziomes mûriformes saignant facilement ;
- tests sérologiques, immuno-électrophorèse, mais surtout immunofluorescence indirecte, qui est précoce, sensible, quantitative et très fidèle.
Traitement
Praziquantel per os, à raison de 40 mg/kg, en prise unique, et minimum 8 semaines après la contamination initiale (majoration des effets secondaires si prise trop précoce).
Voir aussi
Liens externes
- Ressources relatives au vivant :
- Ressource relative à la santé :
- Notice dans un dictionnaire ou une encyclopédie généraliste :
Notes et références
- (en) « Partnership for Parasite Control, Second Meeting Rome », sur World Health Organization, .
- Si vous êtes allés en Corse, vous êtes peut-être atteints de bilharziose, 7 juillet 2014, rtbf.be
- (en-US) « Promed Post – ProMED-mail » (consulté le )
- (en) Berton Roueché, The Medical Detectives, Plume Books / Penguin, (ISBN 9780452265882), « A Swim in the Nile »