Greffe cutanée
La greffe ou transplantation cutanée (ou greffe de peau) est l'utilisation d'un morceau de peau pour recouvrir une plaie et des brûlures, soit dans un but de cicatrisation par le tissu apporté, soit comme pansement.
Suivant l'origine du greffon on parle de prélèvement autologue (fait sur le receveur lui-même) ou de prélèvement hétérologue (fait sur une autre personne que le receveur).
Elle doit être distinguée des transplantations comprenant d'autres tissus comme la transplantation de visage : la présence de tissu sous-cutané, de vaisseaux et de muscle nécessite alors la recherche d'une compatibilité entre donneur et receveur et la mise en route d'un traitement anti-rejet à vie avec les risques et les contraintes que cela implique.
Les différents types de greffe
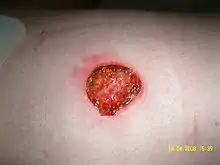
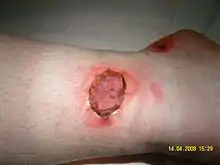
Greffes en filets autologues
Les tissus utilisés proviennent du patient lui-même. Ce sont des morceaux de peau restés intacts chez le patient qui sont utilisés afin de soigner les zones endommagées. La greffe en filet consiste en un cisaillement en quinconce de l’échantillon de peau afin d’obtenir une sorte de filet/résille. Cela permet d’augmenter la surface couverte par l’échantillon de peau de 1,5 à 6 fois, en fonction de la découpe réalisée.
Le principal avantage de ce type de greffe est de permettre de réaliser une greffe permanente sans risque de rejet puisque c’est la propre peau du patient qui est greffée. Malgré tout, cette technique peut parfois être limitée par le manque de sites donneurs face aux sites endommagés, le patient n'ayant pas de zone de peau suffisamment saine permettant le prélèvement.
Greffes en filets allogéniques
La même technique d’augmentation de la surface prélevée est utilisée ici, mais c’est un prélèvement qui provient d'un tiers ayant autorisé le prélèvement de ses organes. Le greffon est prélevé comme pour tout don d'organe sur un cadavre humain.
L’avantage de cette technique est de pouvoir disposer de grandes surfaces de peau rapidement et sans traumatisme supplémentaire pour le patient. Sa seule utilisation possible est malgré tout limitée à un rôle de pansement évitant les infections, diminuant les pertes hydro-électrolytiques. En effet, ces échantillons de peau provenant d’un corps étranger, un phénomène inévitable de rejet va s’installer. Ce n’est donc qu’une solution temporaire. En contrepartie, il ne nécessite ni recherche d'une compatibilité entre donneur et receveur, ni traitement anti-rejet. En effet, les brûlés étant fortement immunodéprimés, leur organisme ne rejette la greffe qu'après environ deux semaines, contre quelques jours chez une personne saine.
Xénogreffes
La technique des xénogreffes consiste à prélever les greffons nécessaires chez des animaux. Le porc est particulièrement intéressant car sa peau présente une structure similaire à celle d’un être humain.
Son avantage est comme dans le cas des greffes allogéniques la possibilité d’obtenir de grandes surfaces rapidement. De plus, ce type de greffe présente un coût de production moindre que les filets allogéniques. Le phénomène de rejet est en revanche plus rapide et agressif du fait de la forte immunogénicité de ces greffons.
Greffes de feuillets épidermiques autologues
Ce type de greffe utilise des techniques de culture cellulaire afin d’obtenir une surface de peau suffisante à partir d’un petit échantillon prélevé chez le patient lui-même. Cette technique est utilisée pour les brûlures du deuxième degré profond et les brûlures du troisième degré recouvrant plus de 50 % de la surface corporelle.
Cette technique présente l’avantage de créer un remplacement permanent de la peau. Une surface de plusieurs mètres carrés peut être obtenue, après culture, à partir de seulement quelques centimètres carrés de tissus. Point négatif, seul l’épiderme est reproduit dans ce cas. Cela a pour conséquence de ne pas redonner à la peau toutes ses propriétés mécaniques d’origine. Ainsi la nouvelle structure engendrée est moins résistante aux chocs et aux expositions solaires. De plus, son élasticité est moindre et il est observé l’apparition de cicatrices hypertrophiques. C’est seulement quatre ou cinq ans après la greffe que la formation d’une nouvelle structure dermique apparaît. Enfin, le principal inconvénient de cette technique réside en la durée nécessaire à l’obtention d’un nouveau feuillet. Cela est de l’ordre de trois à cinq semaines, laissant le patient sans protection.
Des études sont en cours pour la couverture de petites surfaces de moins de 1 % au troisième degré, par des kits nécessitant 20 minutes de préparation avant greffe.
Histoire
- En 1869, Jacques-Louis Reverdin (1842-1929) fit une importante découverte : la greffe épidermique[1].
Voir aussi
Sources
- Mahmoud Rouabhia ; Une nouvelle méthode de culture cellulaire pour le remplacement du revêtement cutané endommagé ; Médecine/Sciences 1996 ; 12 : 1370-7